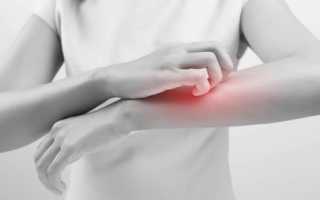
На ладонях появились пупырышки и чешутся причины лечение
На ладонях появились пупырышки и чешутся причины лечение
Высыпь на руках, болезненные прыщи на ладонях и на пальцах
Высыпь на руках, болезненные прыщи на ладонях, руках и на пальцах имеют малоприятный и неэстетический вид. Они доставляют массу дискомфорта и вызывают нервное расстройство. Около 40 % людей срадают от их появления. Самый быстрый и эффективный способ избавления — обратится к высококвалифицированному врачу-дерматологу в медицинский центр и СПА Bellezza.
Причины появления прыщей на руках, ладонях:
- аллергический и атопический дерматит;
- чесоточный клещ;
- половое созревание;
- слабый иммунитет;
- нарушение желудочно-кишечного тракта;
- наследственность;
- нехватка витаминов.
Факторов, влияющих на их возникновение, масса. От характера источника заболевания может меняться наружный вид: водянистые прыщи, мелкая сыпь, покраснения. Установить точную причину и поставить правильный диагноз может только эксперт в области дерматологии. Визит к доктору откладывать не стоит, так как своевременно начатое лечение устраняет негативные осложнения.

Прыщи на ладонях, руках — явление весьма распространенное. Высыпание часто возникает также от вредного воздействия химических средств или является аллергической реакцией, так же это может быть проявлением такого сложного хронического заболевания как экзема, которая быстро перетекает в острую форму и распространяется по всему организму. Причин ее возникновения много: внешний и внутренний фактор, пониженная защитная реакция организма. Только своевременное диагностирование причины приведет к быстрому и положительному результату.
Водянистые болезненные прыщи на пальцах. Их появление связывают с гормональными нарушениями, дисбактериозом, заболеванием внутренних органов, реакцией на стрессовые ситуации. Это негативное явление может быть также следствием или симптомом псориаза, кори, краснухи, дерматита, дисгидроза. Водянистые прыщи часто имеют болезненный характер, сопровождающийся зудом. Этим малоприятным мучительным очагам свойственно разрастаться по всему телу. Они отрицательно влияют на работу внутренних органов и доставляют массу проблем в повседневной жизни.
Чтобы избежать появления сыпи или прыщей на руках, ладонях и на пальцах, необходимо вести здоровый образ жизни, соблюдать правила личной гигиены, пользоваться гиппоаллергенной косметикой, правильно питаться, повышать иммунитет, периодически проходить процедуры по очистке кожи, посещать эксперта в области дерматологии.

Лечение прыщей на руках, ладонях народными средствами не рекомендуется, так как можно запустить болезнь, что приведет к отрицательным осложнениям и долгому выздоровлению. К врачу необходимо обращаться вовремя. Только правильное диагностирование, эффективное лечение, использование современных технологий и методик быстро и навсегда избавят Вас от прыщей на ладонях, руках. Обращайтесь в медицинский центр и СПА Bellezza!
Записаться на прием к врачу-дерматологу Вы можете в любое удобное для Вас время!
Коронавирус: «ковидные пальцы» и сыпь как симптомы Covid-19
Автор фото, COVID-PIEL STUDY
«Ковидные пальцы» похожи на последствия обморожения
Как установили испанские врачи, у некоторых больных, госпитализированных с диагнозом Covid-19, прослеживаются пять видов кожных высыпаний.
Согласно клиническим наблюдениям испанских медиков, эти симптомы, включая так называемые «ковидные пальцы», чаще всего появляются у детей или молодых людей и сохраняются на коже в течение нескольких дней.
- Коронавирус: что нового мы знаем о симптомах?
- Британские медики: внезапная потеря обоняния может быть симптомом коронавируса
- От инсульта до энцефалита: как Covid-19 поражает мозг и нервную систему
Сыпь часто является одним из симптомов вирусного заболевания; самый наглядный пример — ветряная оспа, которой сопутствует появление на теле везикул (волдырей). Однако испанских врачей удивило разнообразие видов сыпи при Covid-19.
В настоящий момент кожная сыпь не включена в список симптомов коронавирусной инфекции.
Тем не менее, в последнее время поступало много сообщений о «ковидных пальцах» — красной сыпи между пальцев ног, которая бывает у некоторых пациентов даже при отсутствии каких-либо других симптомов.
Однако, как говорит глава исследовательской группы врачей Игнасио Гарсия-Довал, наиболее распространенным видом сыпи являются макулопапулёзные высыпания (которые обычно возникают при заболевании корью) в виде маленьких красных бугорков, плоских или выпуклых, они чаще всего появляются на торсе.
«Очень странно наблюдать несколько разновидностей сыпи, причем некоторые из них весьма своеобразны, — сказал доктор Гарсия-Довал в интервью Би-би-си. — Высыпания обычно появляются позже, уже после респираторных симптомов этого заболевания, поэтому это не очень хороший метод диагностики пациентов».
Все пациенты, о которых говорится в в исследовании, были госпитализированы и имели респираторные симптомы.
Экспертная оценка этого исследования уже опубликована на этой неделе в Британском журнале дерматологии.
В рамках этого исследования все испанские дерматологи описали кожные высыпания, которые они наблюдали у больных коронавирусной инфекцией в предыдущие две недели. Всего описано 375 случаев.
Выявлено пять разновидностей сыпи:
- Несимметричные пятна, похожие на результат обморожения, на руках и ногах, порой болезненные и вызывающие зуд. В основном встречаются у молодых пациентов с легким течением болезни, появляются на поздних стадиях и длятся примерно 12 дней. Замечены в 19% случаев.
- Очаговые высыпания в виде маленьких волдырей, которые могут вызывать зуд, отмечены на торсе и верхних и нижних конечностях. Возникают до появления каких-либо других симптомов и отмечены в 9% случаев у пациентов среднего возраста; сохраняются в течение 10 дней.
- Очаговые высыпания, похожие на крапивницу, белого или розового цвета, зачастую зудящие. Отмечены в 19% случаев, в основном на торсе, но бывают и на ладонях (внутренней стороне руки).
- Макулопапулёзные высыпания в виде небольших, плоских или выпуклых волдырей, которые наблюдались в 47% случаев. Эти высыпания держатся примерно неделю и появляются одновременно с другими симптомами, однако чаще всего сопровождают тяжелое течение болезни.
- Появление на коже сосудистой красно-синей сетки (ливедо) или признаков некроза кожи отмечено у 6% пациентов, в основном, пожилого возраста с тяжелым течением болезни.
В то же время специалисты отмечают, что сыпь может иметь различное происхождение и ее трудно классифицировать, не имея соответствующего опыта и знаний.
Не для самодиагностики
«Важность этого исследования не в том, чтобы помочь людям самим диагностировать у себя [Covid-19], а в том, чтобы помочь нам лучше понять, как этот вирус может отразиться на здоровье людей», — говорит президент Ассоциации британских дерматологов доктор Рут Мерфи.
Автор фото, COVID-PIEL STUDY
Сыпь, похожая на крапивницу, отмечена в половине случаев у больных с коронавирусной инфекцией
Как отмечает доктор Майкл Хэд из Саутгэмптонского университета, сыпь очень часто сопровождает многие вирусные инфекции, включая пневмонию.
«В случае с Covid-19 сыпь и кожные язвы были отмечены у определенного процента госпитализированных пациентов. Мы пока не знаем, насколько одно связано с другим, или почему, например, эти кожные воспаления у одних больных появляются, а у других нет», — говорит врач.
Американская академия дерматологии также составляет свой список кожных симптомов, которые наблюдаются у пациентов с коронавирусной инфекцией.
Если на руках появились мелкие пупырышки, которые чешутся
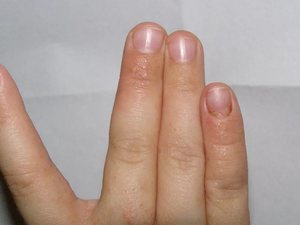 Появление на руках различного рода высыпаний, случается не так часто, как на лице. Но, несмотря на это, руки чаще всего контактируют с различными предметами, бытовой химией, находятся постоянно под воздействием других химических и механических процессов. А потому появление сыпи, прыщей, волдырей выражает наибольшее беспокойство, чем, если бы это случилось на лице или другом участке тела. Причиной появления мелких прыщиков на руках, могут стать не только внешние, но и внутренние факторы.
Появление на руках различного рода высыпаний, случается не так часто, как на лице. Но, несмотря на это, руки чаще всего контактируют с различными предметами, бытовой химией, находятся постоянно под воздействием других химических и механических процессов. А потому появление сыпи, прыщей, волдырей выражает наибольшее беспокойство, чем, если бы это случилось на лице или другом участке тела. Причиной появления мелких прыщиков на руках, могут стать не только внешние, но и внутренние факторы.
Прыщи на руках
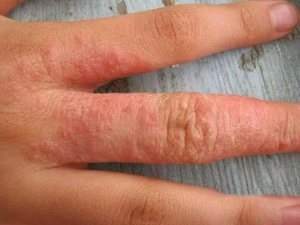 Столкнуться с прыщами на руках может любой человек. Диапазон раздражителей, причин и следствий крайне велик. Рассмотрим наиболее частые причины появления прыщей на руках и ладони:
Столкнуться с прыщами на руках может любой человек. Диапазон раздражителей, причин и следствий крайне велик. Рассмотрим наиболее частые причины появления прыщей на руках и ладони:
- Мелкие прыщики как признак нарушения обмена веществ. Когда скапливается слишком много клеток эпителия, и не может вовремя отделиться от поверхности кожного покрова, то появляются мелкие белые прыщи. Чаще они возникают в районе локтя и выше, это может сигнализировать о нарушении обмена веществ. Сопутствующем явлением будет шелушение кожи в результате отмирания незрелых клеточек раньше времени. Достаточным будет привести в порядок режим дня, выспаться, перейти на правильное питание и устранить стрессовое состояние, знаться спортом. Если маленькие прыщики на руках распространены ниже локтя, то этой причиной может стать грибковое поражение. Заполучить грибки можно в бассейне, сауне и общем душе.
- Подкожные прыщи как признак нарушения секрета сальных желез, их закупоривание. Не всегда стоит ждать образования «белой головки», он может самостоятельно реорганизоваться.
- Фурункулез. Это разновидность подкожного прыща. Особенности его в том, что он сильно разрастается и болезненный, при нажатии на него или ином давлении.
- Красный прыщ появляется в результате неправильной или недостаточной гигиены. На руках отсутствуют себорейные зоны, поэтому причиной воспаления служит грязь и бактерии.
- Открытый комедон может быть причиной болезни Дарье. Это генетическое заболевание, которое диагностироваться может только у специалиста.
- Гнойные прыщи вызывают зуд. Выдавливать самостоятельно опасно, так как при давлении, гной может спуститься ниже и запустить инфекцию, или стать причиной большого распространения прыщей. Ихтиоловая мазь способствует вытягиванию гноя, а сок алоэ успокаивает воспалительные процессы.
- Водянистые прыщи на руках в большом количестве свидетельствуют об инфекционных заболеваниях: корь, краснуха или ветряная оспа. Повышается температура тела (если выше 38С нужно вызвать скорую помощь), появляется общая слабость и головная боль. У ребенка ветряная оспа может быть не только на поверхности кожи, но и внутри организма, это еще более опасная форма заболевания. Требуется консультация врача.
- Дисгидротическая экзема лечится только в медицинском учреждении. Иных способов самолечения не существует.
- Мелкая сыпь на руках в виде прыщиков может появиться вследствие солнечного или химического ожога. Когда поврежденные клетки сойдут, на ее месте образуется новая кожа.
- Аллергическая сыпь вызывает постоянное желание чесать руки. Источником является контакт с аллергеном. На помощь приходят антигистаминные препараты. Они снимают зуд и последствия реакции.
Случается и такое, что сыпь на руке в виде маленьких прыщей, могут появиться на кистях и пальцах. Грибковое происхождение является тому причиной, чаще всего это Candida . Но если еще есть чувство зуда, чешется, то это уже тревожный сигнал. Дальнейшее распространение грибка прыщей на пальцах рук, может привести к выпадению ногтей и другим последствиям.
Водянистые прыщи на ладонях и пальцах рук
 Водянистые прыщики на руках это тревожный знак. Они возникают, когда имеет место быть серьезному заболеванию внутри организма. А внешнее проявление организма — в виде подобных высыпаний. Самостоятельная диагностика и самолечение неприемлемо, только консультация специалиста сможет установить причину, и назначить грамотное лечение от заболевания.
Водянистые прыщики на руках это тревожный знак. Они возникают, когда имеет место быть серьезному заболеванию внутри организма. А внешнее проявление организма — в виде подобных высыпаний. Самостоятельная диагностика и самолечение неприемлемо, только консультация специалиста сможет установить причину, и назначить грамотное лечение от заболевания.
После того как водяные прыщики на руках образовались, они могут распространиться и на других участках тела. Необходимо внимательно изучить места поражения, внешний вид и характер высыпаний. Водяные прыщи часто сопровождаются зудом. При ветряной оспе чесать их не рекомендуется, так как расчесанные участки кожи с прыщами, могут остаться в виде шрама, после окончания лечения.
Основные причины образования этого дефекта кожи:
- Инфекционные заболевания, такие как ветряная оспа или корь. Водянистые прыщи мгновенно появляются на коже, и распространяются по всему телу в короткие сроки. Пузырьки лопаются, выходит жидкость. Это знак окончания болезни. Далее, пораженный участок подсыхает и восстанавливается.
- Грибковая инфекция. Подхватить грибок, возможно в местах с повышенной влажностью, где массовые скопления людей: бассейн, сауна, баня. Микроорганизмы проникают через микротрещинки, царапинки в кожу и происходит заражение. Лечение требуется серьезное, в несколько этапов.
- При пищевой или бытовой аллергии могут образовываться также и водянистые прыщи. Здесь стоит проанализировать и выявить аллерген. В дальнейшем, исключить контакт с ним.
- Неправильная работа сальных желез – закупорка может стать причиной водянистых прыщиков на пальцах рук.
- Генетическое заболевание — фолликулярный кератоз.
- Заболевания внутренних органов могут провоцировать высыпания.
- Чесоточный клещ может стать причиной чесотки и высыпанию водяных прыщей на руках.
Не стоит рассматривать вышеперечисленные причины водяных прыщей на руках, как единственно верные, ведь описаны только наиболее распространенные. Так как каждый случай уникален и имеет свою особенность.
Лечение дефекта кожи
 Перед началом любого лечения, всегда требуется пройти консультацию у специалиста и диагностику. Только на основании полученных результатов, можно приступать к лечению.
Перед началом любого лечения, всегда требуется пройти консультацию у специалиста и диагностику. Только на основании полученных результатов, можно приступать к лечению.
Грибковые поражения кожи поддаются лечению мазями, которые подавляют процессы деятельности микроорганизмов. Требуется время, чтобы полностью восстановиться.
Аллергические высыпания исчезают после приема антигистаминных препаратов. Снимается зуд и воспалительные реакции. Также необходимо предпринять попытку на выявление аллергена, и попытаться избежать дальнейшего контакта с ним.
После назначенного от врача медикаментозного курса, можно приступить и к безопасным методам, чтобы избавиться от сыпи на руках и ногах (при наличии):
- Прием ванной с добавлением морской соли, эфирными маслами с успокаивающими и очищающими свойствами (масло сосны, березы, чистотела, эвкалипта).
- Применение ихтиоловой мази (вытягивает), спиртовым раствором календулы (очищает), хлоргексидином или йодом (обеззараживает) или раствором салициловой кислоты (подсушивает).
- Сок алоэ восстанавливает поврежденный участок кожи.
- Антибактериальные мази в борьбе с воспалительными процессами, уничтожает патогенную среду, и способствуют регенерации кожного покрова.
Важно непросто бороться с симптомами, а выявить причину и избавиться от недуга, путем правильного лечения.
Чтобы предотвратить появление прыщей на руках и ногах, необходимо правильно питаться, вести здоровый образ жизни. Не подвергать свой организм стрессовым ситуациям, и, конечно же, соблюдать правила гигиены. А спортивные нагрузки позволят обменным процессам протекать в должном порядке, без застоев.
Эпидермофития стоп
Эпидермофития стоп — группа грибковых заболеваний, имеющих общую локализацию и сходные клинические проявления. Очень распространены и поражают людей любого возраста (редко детей), склонных к хроническому рецидивирующему течению.
Заражение происходит в банях, душевых, на пляжах, спортивных залах, при пользовании чужой обувью и другими предметами домашнего обихода, загрязненными элементами гриба.
В патогенезе заболевания существенное значение имеют анатомо-физиологические особенности кожи стоп, усиленное потоотделение, изменение химизма пота, обменные и эндокринные отклонения, травмы нижних конечностей, вегетодистонии. Возбудители в течение длительного времени могут находиться в сапрофитирующем состоянии, не вызывая активных клинических проявлений. Эпидермофития стоп имеет несколько клинических форм, каждая из которых может сочетаться с поражением ногтей.
Симптомы и течение
Процесс чаще всего начинается в межпальцевых промежутках, преимущественно между наиболее тесно прилегающими 4 и 5 пальцами. При ощущении легкого зуда на дне межпальцевой складки появляется полоска набухшего и слегка шелушащегося эпидермиса. Через 2-3 дня здесь возникает маленькая трещинка, выделяющая небольшое количество серозной жидкости. Иногда роговой слой отпадает, обнажая поверхность розово-красного цвета. Заболевание, постепенно прогрессируя, может распространиться на все межпальцевые складки, подошвенную поверхность пальцев и прилегающие части самой стопы. Просачивающаяся на поверхность серозная жидкость служит прекрасным питательным материалом для дальнейшего размножения грибков.
При поступлении грибков через нарушенный роговой покров в глубже лежащие части эпидермиса процесс осложняется экзематозной реакцией. Появляются многочисленные, сильно зудящие, наполненные прозрачной жидкостью пузырьки, которые местами сливаются и эрозируются, оставляя мокнущие участки.
Процесс может перейти на тыльную поверхность стопы и пальцев, подошву, захватывая ее свод до самой пятки. Заболевание, то ослабевая, то опять усиливаясь, без надлежащего лечения и ухода может тянуться долгие годы. Нередко при этом происходит осложнение вторичной пиогенной инфекцией: прозрачное содержимое пузырьков становится гнойным, воспалительная краснота усиливается и распространяется за границы поражения, стопа делается отечной, движения больного затруднены или невозможны из-за резкой болезненности; могут развиваться и последующие осложнения в виде лимфангоитов, лимфаденитов, рожи и пр.
В ряде случаев эпидермофития на подошвах выражается появлением на неизмененной вначале коже отдельных групп зудящих, глубоко расположенных, плотных на ощупь пузырьков и пузырей с прозрачным или слегка мутноватым содержимым. После их самопроизвольного вскрытия покрышка пузырей отпадает, сохраняясь в виде венчика лишь по краям поражения; центральные же части имеют гладкую, розово-красного цвета, слегка шелушащуюся, реже — мокнующую поверхность; нередко на ней появляются новые пузырьки. За счет их слияния поражение ширится и может захватить значительные участки подошв.
Всасывание аллергенов (грибков и их токсинов) является сенсибилизирующим фактором для всего организма, повышает чувствительность кожного покрова, на нем может появиться аллергического характера сыпь. Она чаще наблюдается на кистях (ладонях). Образуются резко ограниченные эритематозные диски, усеянные большим количеством мелких пузырьков с прозрачным содержимым, которые лопаются, обнажая эрозивную, мокнущую поверхность, окруженную ширящимся ободком из набухшего и отслаивающегося эпидермиса. Грибков в этих поражениях обычно не находят.
Эпидермофития стоп начинается преимущественно летом. Повышенная потливость, недостаточное обсушивание межпальцевых промежутков после купания способствуют внедрению грибка.
Поражение ногтей при микозах стоп наблюдается в основном на 1 и 5 пальцах, начинаясь обычно со свободного края. Ноготь утолщен, имеет желтоватую окраску и зазубренный край. Постепенно развивается более или менее выраженный подногтевой гиперкератоз.
Если у вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи: +7 (495) 292-39-72
Лечение
Особое внимание надо обращать на тщательную обработку очагов поражения.
Больной должен делать ежедневные теплые ножные ванны с калием перманганатом. При этом необходимо удалить корки, вскрыть пузыри, срезать бахромку по краям эрозий, а также покрышки нагноившихся пузырьков. После ванны накладываются влажновысыхающие повязки или примочки с водным раствором сульфатов меди (0,1 %) и цинка (0,4%) или с 1 % водным раствором резорцина. После прекращения мокнутия применяется дермозолон, микозолон, а затем — спиртовые фунгицидные растворы, краска Кастеллани, и, наконец, если в этом есть необходимость, фунгицидные пасты и мази.
Эффективность лечения зависит не столько от выбора фармакологического препарата, сколько от правильного, последовательного их применения в соответствии с характером воспалительной реакции.
Фунгицидное лечение проводится до отрицательных результатов исследования на грибы.
Чрезвычайно важное значение имеет противорецидивное лечение, проводимое в течение месяца после ликвидации очагов поражения, — обтирание кожи стоп 2 % салициловым или 1 % тимоловым спиртом и припудривание 10 % борной пудрой. С этой же целью необходимо тщательно протереть внутреннюю поверхность обуви раствором формальдегида, завернуть на 2 дня в воздухонепроницаемую ткань, затем проветрить и просушить, а носки и чулки ч течение 10 мин. прокипятить.
При осложнении эпидермофитии пиококковой инфекцией назначаются антибиотики — метициллин, цефалоридин, олеандомицин, метациклин, эритромицин. Больной должен соблюдать постельный режим.
Профилактика
Предусматривает, во-первых, дезинфекцию полов, деревянных настилов, скамеек, тазов, шаек в банях, душевых, бассейнах, а также дезинфекцию обезличенной обуви; во-вторых, регулярные осмотры банщиков и лиц, занимающихся в плавательных бассейнах, с целью выявления больных эпидермофитией и раннего их лечения; в-третьих, проведение санитарно-просветительной работы. Населению необходимо разъяснять правила личной профилактики эпидермофитии: ежедневно мыть ноги на ночь (лучше холодной водой с хозяйственным мылом), тщательно их вытирать; не реже, чем через день, менять носки и чулки; не пользоваться чужой обувью; иметь для бани, душа, бассейна собственные резиновые сандалии или тапочки.
Для закаливания кожи подошв рекомендуется хождение босиком по песку, траве в жаркое время года.
Дерматозы беременных

Беременность прекрасное время для любой женщины, особенно когда это запланированное и желанное событие в жизни семейной пары. К сожалению, далеко не всегда в силу различных обстоятельств беременность наступает естественным путем – в таких случаях современная медицина предлагает различные процедуры вспомогательных репродуктивных технологий. Это делает отношение женщины к такому естественному для нее процессу еще более трепетным. И здесь, нередко, сюрпризы может преподнести наша кожа. Целый ряд кожных заболеваний может обостряться при беременности. Вместе с тем, традиционно назначаемые лекарственные препараты имеют ограничения к применению в такой ситуации. И здесь важно, чтобы специалист имел опыт лечения подобных ситуаций.
Наша Клиника в некотором роде уникальна, так как многолетний опыт ведения женщин с кожными заболеваниями при беременности имеет не только главный врач, на протяжении 15 лет являющийся консультантом в НИИ акушерства и гинекологии имени Д.О. Отта, но и другие специалисты, являющиеся сотрудниками кафедры кожных болезней Первого медицинского университета им. академика И.П.Павлова.
Теперь попробуем объяснить причины возникновения и обозначить наиболее распространенные кожные болезни при беременности.
Во время беременности основной причиной поражения кожи считаются изменения в иммунной системе беременной. Патологические процессы могут проявляться обострением хронических заболеваний кожи или появлением специфических, ассоциированных с беременностью дерматозов, так называемых, «дерматозов беременных».
Изменения на коже весьма многообразны как по проявлениям, так и по механизмам развития. Условно их можно разделить на 3 группы:
I. Стигмы беременности:
Хлоазма — наиболее известная из них. В качестве механизма развития предполагаются различные функциональные эндокринно-обменные сдвиги на фоне беременности. Проявляется коричневатыми пятнами неопределенных очертаний, чаще симметричными, на коже щек, лба, подбородка, шеи без субъективных ощущений. Хлоазма может возникать в разные сроки гестации, усиливаясь по мере ее развития и бесследно исчезая вскоре после родов. Но при последующих беременностях хлоазма возникает вновь. Воздействие солнечных лучей усиливает выраженность пятен.
Меланоз беременных — изменения на коже в виде гиперпигментации в области сосков, гениталий, белой линии живота также без субъективных ощущений или воспалительных явлений. После родов эти нарушения исчезают. Хлоазма и меланоз обычно не требуют специального лечения и спонтанно регрессируют после родов.
II. Болезни кожи, относительно часто регистрируемые при беременности:
К этой группе относятся разнообразные изменения и заболевания кожи, часто сопровождающие беременность, а также некоторые распространенные дерматозы, течение которых в период гестации обычно усугубляется. Главным механизмом является изменение гормональных соотношений в организме беременной. Это, в свою очередь, влияет на функциональные возможности иммунной и нервной систем, состояние желудочно-кишечного тракта, почек, сердечно-сосудистую деятельность, водно-солевой обмен и др.
К этой группе относятся: гипергидроз
- гипертрихоз
- ладонно-подошвенные телеангиэктазии
- эритема ладоней
- алопеция – выпадение волос
- ониходистрофии – изменения ногтевых пластинок
Большинство этих и других состояний, как правило, после родов исчезает. Лечение их при необходимости симптоматическое.
Течение и выраженность симптомов других кожных заболеваний также изменяется во время беременности. К ним в первую очередь относятся экзема, атопический дерматит, псориаз, красный плоский лишай, акне, герпетиформный дерматит Дюринга. Во время беременности они часто обостряются, причем обострения, как правило, более выражены, протекают тяжелее, чем до гестации. Иногда, наоборот, в ходе беременности наступает ремиссия, которая продолжается вплоть до родов, после чего возникает очередное обострение. Коррекция обострений данных дерматозов во время беременности очень затруднительна. Многие медикаменты, применяемые в обычных условиях, влияют на развитие плода. Поэтому ведущим методом становится наружная симптоматическая терапия
III. Собственно дерматозы беременных
Четыре кожных заболевания, характерные для беременности, пемфигоид беременных, полиморфный дерматоз беременных, атопический дерматит беременных, и холестаз беременных можно отличить по клинической картине, гистопатологии, риску осложнений у плода. Только пемфигоид беременных и внутрипеченочный холестаз беременных связаны с существенным риском для плода. Поскольку для всех этих дерматозов характерен зуд, необходима тщательная оценка любой беременности, сопровождающейся зудом.
Пемфигоид беременных, ранее известный как герпес беременных, является самым редким из кожных нарушений при беременности и представляет собой аутоиммунное заболевание. Клинически проявляется в виде папул и бляшек, трансформирующихся в везикулобуллезные элементы, локализованных в области пупка с распространением на грудь, спину и конечности. Пемфигоид обычно проходит спонтанно в течение нескольких месяцев после родов. Как правило, наблюдается рецидив дерматоза в течение последующих беременностей с более ранним появлением дерматоза и большей тяжестью по сравнению с предыдущей беременностью. Лечение должно быть направлено на уменьшение зуда и образования пузырей. В легких случаях эффективны топические кортикостероиды и антигистаминные препараты. При тяжелом течении пемфигоида целесообразно использовать системные кортикостероиды.
Полиморфный дерматоз беременных (PEP) — является доброкачественным, зудящим воспалительным заболеванием. Он обычно наблюдается в конце третьего триместра или непосредственно после родов при первой беременности. Уртикарные папулы и бляшки появляются сначала на животе, и в отличие от пемфигоида беременных, не поражают область пупка. Сыпь обычно распространяется на бедра и ягодицы, и редко может иметь распространенный характер. Высыпания с четкими границами регрессируют спонтанно в течение 4-6 недель без связи с лечением. Лечение PEP базируется на купировании симптомов с использованием топических кортикостероидов и антигистаминных препаратов. Если сыпь становится генерализованной, может быть использован короткий курс системных кортикостероидов.
Атопический дерматит беременных (AEP) — является наиболее распространенным заболеванием кожи у беременных. AEP это доброкачественное заболевание, характеризующееся зудящей экзематозной или папулезной сыпью. Две трети случаев AEP характеризуются экзематозными изменениями кожи с локализацией в атопических областях тела, таких как шея и сгибательные поверхности конечностей. Остальные случаи характеризуются папулезной сыпью в области живота и конечностей. Поражения обычно хорошо поддаются лечению и спонтанно разрешаются после родов. Однако, AEP скорее всего, повторится при последующих беременностях. На плод дерматоз существенно не влияет, но имеется повышенный риск развития атопического дерматита у младенца.
Внутрипеченочный холестаз беременных (ICP) — характеризуется зудом с острым началом, который часто начинается на ладонях и подошвах, а затем генерализуется. На коже имеются в основном вторичные поражения, такие как экскориации, но могут быть и папулы. В 10% развивается желтуха вследствие сопутствующего внепеченочного холестаза. После родов зуд проходит в течение нескольких недель. Существует риск рецидива при последующих беременностях. Диагностика ICP важна, т.к.существует риск осложнений как для матери, так и для плода.
Лечение направлено на нормализацию уровня желчных кислот в сыворотке крови с целью уменьшить риск для плода и на контроль симптомов у матери. Рекомендуется лечение урсодезоксихолевой кислотой (УДХК). Могут использоваться другие препараты, уменьшающие зуд, такие как антигистаминные препараты, дексаметазон. Лечение беременных с дерматозами представляет большие сложности, особенно в I триместре беременности. При выявлении дерматоза у беременной необходимо ее совместное ведение дерматологом, акушером-гинекологом. Лечение дерматозов у беременных требует дифференцированного подхода к терапии, с учетом срока беременности, обострения заболевания и распространенности процесса.
Клиника располагает достаточной лабораторной базой и всем необходимым набором аппаратуры для диагностики и лечения таких состояний как дерматозы беременных.
- Тела
- Акне (угри)
- Атопический дерматит
- Бородавки
- Грибковые заболевания кожи и ногтевых пластинок
- Дерматозы беременных
- Кандидоз
- Красный плоский лишай
- Опоясывающий герпес
- Папилломы, Себорейный кератоз
- Простой герпес
- Розацеа
- Псориаз
- Фурункулез
- Экземы
Понедельник — Пятница 9:00 — 20:00
Суббота 10:00 — 18:00
Воскресенье выходной
Запись по телефону:
+7 (812) 918 56 00
Почему возникают высыпания на ладонях

Сыпь может появиться по всему телу, включая ладони. В течение дня ваша рука контактирует с разными людьми, окружающей средой и другими раздражителями, способными вызвать реакцию. Анализ симптомов и причин, по которым появились высыпания на ладонях, может помочь врачу диагностировать ваше состояние.
8 причин высыпаний на ладонях
Сыпь – это симптом, который может вызвать зуд, ожог или развитие отеков кожи. Хотя сыпь не всегда является показателем более серьезного состояния, она может быть признаком инфекции или воздействия аллергена.
Существует ряд условий, которые могут спровоцировать у вас сыпь на ладони. Некоторые из самых распространенных:
- аллергическая реакция ;
- сухость кожи ;
- контактный дерматит;
- псориаз;
- дисгидротическая экзема;
- стригущий лишай.
1. Аллергическая реакция
Пищевая аллергия или аллергия на лекарства способны вызывать аллергическую реакцию, которая может проявляться в виде сыпи, вызвать зуд, волдыри или даже развитие крапивницы .
Другие распространенные симптомы, которые могут сопровождать высыпания на ладонях, включают:
- рвоту;
- диарею;
- зуд во рту;
- затрудненное дыхание;
- отеки;
- затрудненное глотание;
- анафилактический шок.
Тяжелая аллергическая реакция и анафилактический шок считаются экстренной медицинской ситуацией. Вам следует немедленно обратиться к врачу , если у вас есть эти или какие-то более серьезные симптомы.
2. Сухость кожи
В холодный сезон погода может привести к пересыханию кожи , вызывая зуд и шелушение кожного покрова рук. Это может касаться и непосредственно ладоней.
Экзема и употребление некоторых лекарств также иногда вызывают пересыхание кожи и развитие сыпи. Царапанье ладоней способно ухудшить ваши симптомы.
3. Стригущий лишай
Эта грибковая инфекция является распространенным, но излечимым заболеванием. Стригущий лишай – кожная инфекция, которая проявляется кольцеобразной сыпью на различных частях тела. Но на ладонях характерный кольцеобразный рисунок не развивается.
Кроме сыпи на коже ваших ладоней могут возникнуть:
- сухость;
- глубокие трещины;
- огрубение;
- воспаление.
4. Контактный дерматит

Контактный дерматит – форма экземы, которая вызывает сыпь, когда ваша кожа или руки касаются раздражителя. Кожная сыпь развивается в течение 48 часов, если реакция на такой раздражитель появилась впервые. Если же вы снова сконтактировали с триггером, повторная реакция на него может развиться быстрее.
Контактный дерматит обычно возникает после контакта с:
- никелем и ювелирными изделиями из него;
- декоративной косметикой ;
- перчатками из латекса ;
- растением токсикодендрон;
- ядовитым дубом;
- растениями, содержащими псорален .
У вас также могут развиться высыпания на ладонях от прикосновения к чистящим средствам, отбеливателям и мылу некоторых видов. Если у вас возникла сыпь на ладони, которая не проходит или сопровождается постоянным жжением, немедленно обратитесь к врачу .
5. Псориаз
Это состояние кожи – заболевание, способное вызвать воспаление в различных частях тела. Псориаз передается по наследству, также он может быть вызван травмой эпидермиса, другими кожными заболеваниями или инфекцией.
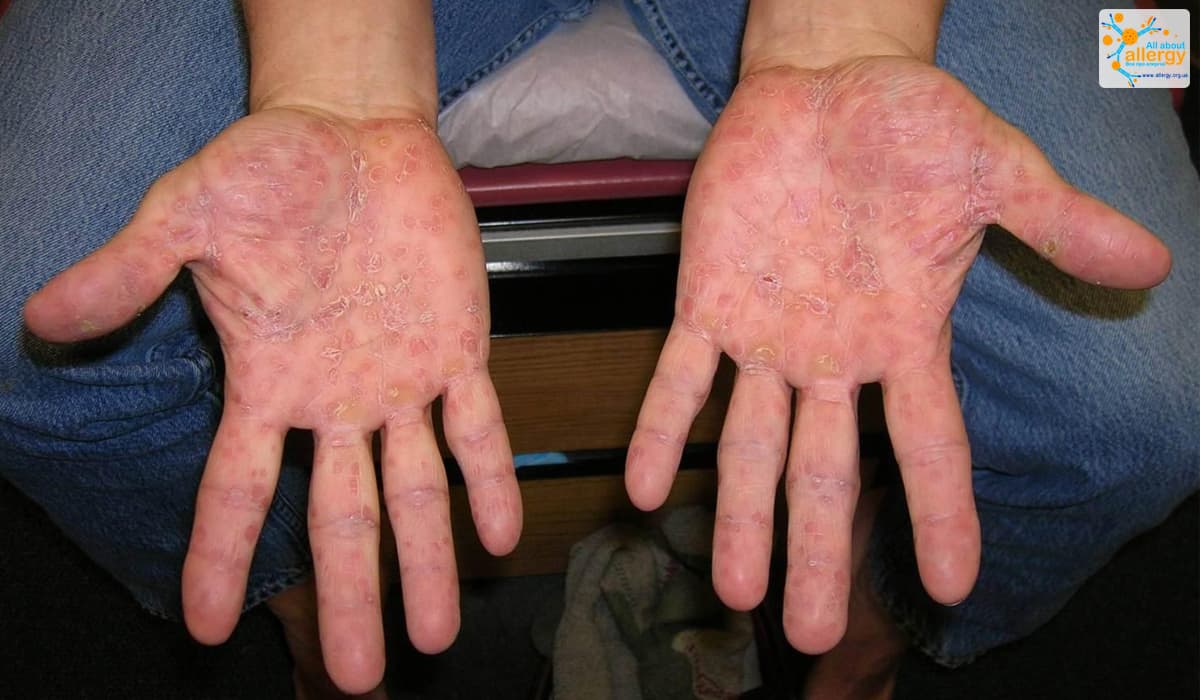
Кроме псориатического воспаления на ладонях также может возникнуть:
- покраснение;
- сухость и шелушение кожи;
- бляшки или утолщение эпидермиса на пораженных участках;
- болезненные трещины.
6. Энтеровирусный везикулярный стоматит
Энтеровирусный везикулярный стоматит – очень заразное состояние, которое часто наблюдается у детей. Это вирусная инфекция, которая может вызвать ранки и сыпь во рту, на руках и ногах.

Другие симптомы этой инфекции включают:
- лихорадку;
- боль в горле;
- волдыри на языке;
- красную сыпь на ладонях или подошвах;
- снижение аппетита.
Это состояние, скорее всего, пройдет в течение нескольких дней с небольшими признаками симптомов. Если ваши симптомы ухудшаются или не улучшаются, запишитесь на прием к врачу .
7. Дисгидротическая экзема
Специфический тип экземы, который вызывает небольшие зудящие волдыри. Если у вас диагностирована дисгидротическая экзема, у вас могут появиться волдыри на пальцах и ступнях. Обычно они болезненны и образуют скопления.
Эта болезнь чаще всего встречается у женщин, реже – у мужчин.
Волдыри высохнут и отшелушатся в течение трех недель. На сегодняшний день нет лекарств от этого заболевания, но врач может вам посоветовать симптоматическое лечение.
8. Импетиго
Еще одна распространенная у детей кожная инфекция – импетиго. Это состояние вызывает волдыри на лице, шее и руках.
Дети более склонны к развитию этой инфекции, если уже имеют другие кожные заболевания, такие как экзема или контактный дерматит, вызванный химическими веществами растений .
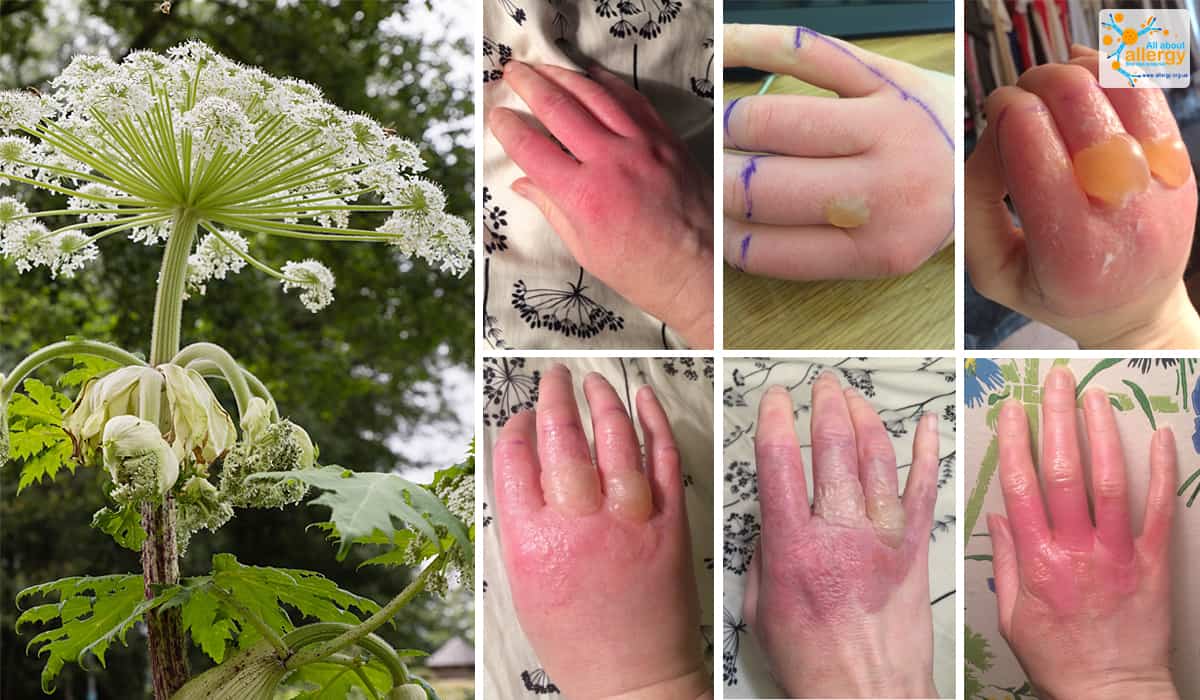
Импетиго заразно, распространяется от человека к человеку или при контакте с вещами, которых коснулся зараженный человек. Импетиго также вызывает зуд и способно распространяться на другие части тела.
Нужно ли лечение
Лечение высыпаний на ладонях зависит от основной причины симптома. Некоторые высыпания могут пройти самостоятельно и не требуют лечения. В других случаях терапия может быть простой, но установить причину болезни и подобрать средства для ее устранения может только врач .
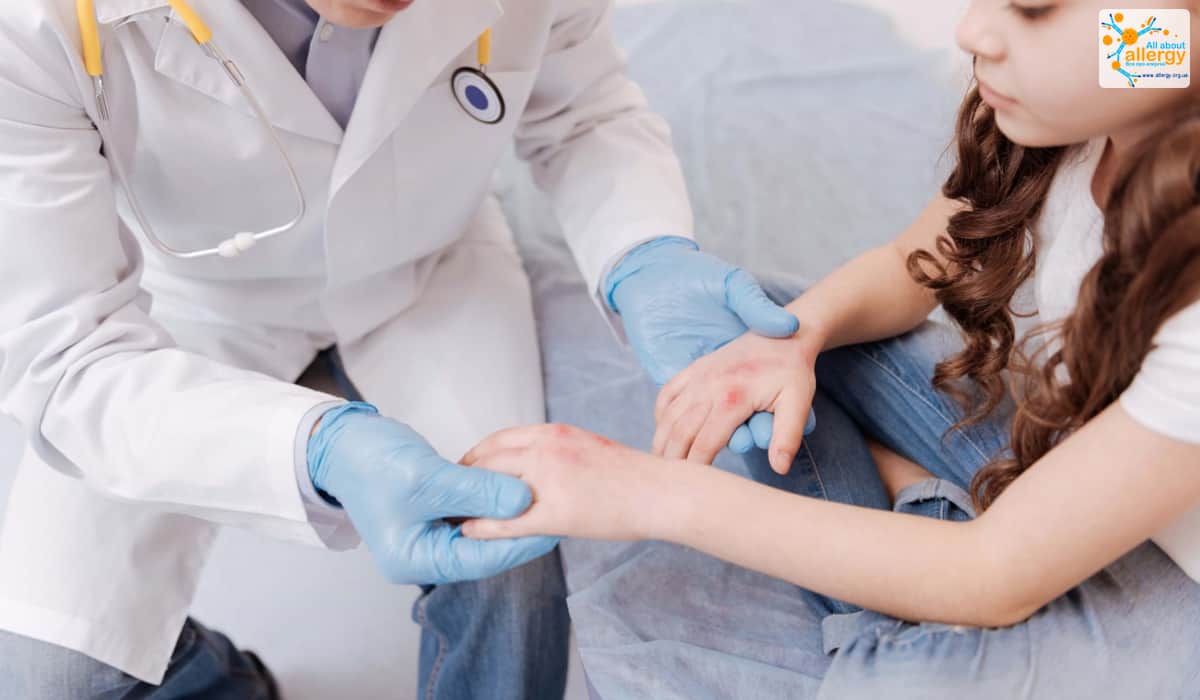
Если у вас аллергическая реакция, после осмотра вам назначат соответствующие лекарства от аллергии. Когда сыпь является следствием атопического дерматита , экземы или псориаза, врач может назначить крем для местного лечения . Такой крем нужно наносить за 30 минут до выхода на холод, а также на ночь и во всех других случаях, когда сухость эпидермиса явно выражена.
При экземе и псориазе избегайте потенциальных триггеров и держите руки влажными, чтобы предотвратить сухость кожи.
При бактериальных и вирусных инфекциях врач может назначить вам местный или пероральный антибиотик. Если ваши симптомы не улучшаются или ухудшаются после лечения, немедленно обратитесь к врачу снова.
Прогноз
Высыпания на ладонях часто являются незначительным симптомом, который можно вылечить в течение нескольких дней. Однако некоторые случаи такой сыпи могут быть признаком более серьезного состояния кожи или инфекции.
Если, имея сыпь на ладонях, вы начинаете чувствовать дополнительные симптомы или если состояние высыпаний ухудшается, посетите врача. Он диагностирует ваше заболевание и подберет правильное лечение.