Метастазирование рака молочной железы лечение и выживаемость
Рак молочной железы
Рак молочной железы– опухоль, исходящая из долек либо протоков груди. Это – наиболее частое женское онкозаболевание. По статистике раком груди заболевает каждая восьмая пациентка.
Симптомы рака груди
Рекомендуем обратиться в клинику, если вы заметили у себя:
- уплотнения в районе молочной железы или в области подмышек;
- раздражение или сыпь, не связанная с аллергией на продукты или косметику;
- отечность груди;
- боль при нажатии на сосок, кровянистые или другие выделения;
- ассиметрию груди.
Эти симптомы могут указывать на другие заболевания. Но лучше не рисковать и пройти обследование, чтобы поставить точный диагноз. Запишитесь к врачу-маммологу и не дожидайтесь проявления поздних признаков онкологии.
Мы призываем всех женщин самостоятельно проводить осмотр молочных желез для самого раннего выявления онкологии.
Если у ваших родственников был рак яичников или молочных желез, то вам необходимо сделать генетический анализ на рак молочной железы для оценки вероятности возникновения рака груди у вас.
Как распознать рак груди
Для постановки диагноза проводятся следующие диагностические исследования:
- Обследование у маммолога;
- УЗИ молочной железы;
- Маммография;
- МРТ;
- Лабораторное исследование генотипа опухоли.
Что лучше подойдет в вашем случае, УЗИ, маммография или МРТ, определит врач непосредственно на приеме. Вид диагностики зависит от возраста пациентки, размера и плотности груди и других условий.
Если по итогам УЗИ или маммографии было обнаружено новообразование, то назначается проведение биопсии молочных желез (лабораторное исследование образца тканей, взятых в результате биопсии) – это важнейший этап диагностики именно рака молочной железы. Это необходимо для выявления характера опухоли (доброкачественная или злокачественная), ее типа и стадии. В нашей клинике при необходимости биопсию можно совместить с УЗИ исследованием. Определение типа опухоли молочной железы проводится путем ДНК диагностики.
Виды рака молочной железы
Вид опухоли определяется гистологическими и иммуноцитохимическими анализами. Наша клиника предлагает гистологические и иммуногистохимические исследования самой высокой степени достоверности. Лабораторные исследования курируются ведущими гистологами Израиля, Испании и России.
Рак молочной железы, как правило, это аденокарцинома. Бывает протоковый, когда рост начинается изнутри протоков груди и дольковый.
Важное свойство онкологии груди – это ее инвазивность — способность прорастать в соседние органы и ткани.
При инвазивном хакартере опухоли она прорастает за границы протока и достигает здоровой ткани.
От того инвазивная опухоль или нет зависит план лечения и прогноз. Гистологический (морфогистологический) вид онкологии очень важен при назначении химиотерапевтического лечения.
Стадии рака молочной железы и прогноз
Деление рака груди на стадии довольно условно. Размер опухоли и объем поражения не являются основными критериями для оценки тяжести онкологии.
Тем не менее, стадии рака груди в медицине обозначают по:
- размеру опухоли Т1, Т2, Т3, Т4;
- вовлечению близлежащих лимфоузлов N0, N1, N2, N3.
- наличию отдаленных метастазов – М0, (отсутствуют) или М1 (имеются).
Прогноз зависит от типа опухоли, стадии заболевания и назначенного лечения (химиотерапевтического протокла).
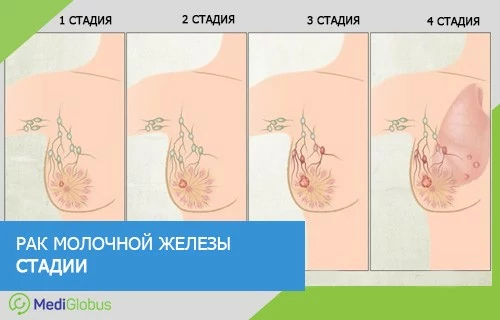
1 стадия
Может обозначаться как T(1)N(0)M(0). Это означает, что размер опухоли не превышает 2 сантиметров, лимфоузлы не поражены, отдаленных метастаз нет. При таком диагнозе прогноз пятилетней выживаемости составляет 85%.
2 стадия
Может обозначаться как T(2)N(1)M(0). Это означает, что размер опухоли составляет от 2 до 5 сантиметров, близлежащие подмышечные лимфоузлы поражены. Отдаленные метастазы отсутствуют. Выживаемость на данной стадии составляет 65%.
3 стадия
Может обозначаться как T(3)N(2)M(0). Это означает, что размер опухоли составляет более 5 сантиметров, поражены не только ближайшие лимфоузлы, но и дальше. Отдаленные метастазы могут отсутствовать или присутствовать. Прогноз выживаемости составляет 41%.
4 стадии
Может обозначаться как T(4)N(3)M(1). При этой стадии размер опухоли уже не важен. Поражаются ближайшие и отдаленные лимфоузлы, есть метастазы в дальние органы. Пятилетняя выживаемость подобных пациентов составляет 10%.
Вне зависимости от стадии важно помнить, что каждый случай онкологии — это индивидуальная ситуация и прогноз может расходиться со средними статистическими показателями.
Врачи


Метастазы при раке молочной железы
Лимфогенные метастазы обнаруживаются в близлежащих лимфатических узлах — передних грудных, подмышечных, подключичных, надключичных и окологрудинных.
Гематогенные метастазы наблюдаются в: губчатых костях, легких, cпином мозге, почках, печени. При поражении этих органов наблюдаются определенные симптомы, которые описаны ниже.
Кости
Проявляются нарастающими болями в спине, тазу, крупных суставах в течение двух-трех недель. При поражении позвонков появляется онемение и слабость в конечностях, сбивается работа кишечника и мочевого пузыря.
Головной мозг
Основной симптом — это головная боль и общая мышечная слабость. Могут быть проблемы со зрением. Бывают психологические нарушения, снижение уровня сознания исудороги.
Легкие
Чаще всего проявляется постоянный кашель. По мере развития заболевания, сильно снижается площадь эффективной ткани легких. Появляется одышка при малых нагрузках и в последствии развивается до одышки в покое.
Печень
Наличие метастазов проявляется регулярной болью в животе, вздутием и чувством тяжести. С ростом объема поражения, вероятно развитие желтухи, наблюдается стойкая потеря веса.
Лечение рака молочной железы
Лечебная тактика определяется стадией онкологии.
При I стадии удаляется опухоль и, по необходимости, близлежащих лимфатических узлов, с дальнейшим проведением лучевой терапии, лечением гормонами и цитотоксическими препаратами. Это необходимо, чтобы избежать рецидивов.
В странах СНГ на II стадии рака пациенткам рекомендуется удаление груди и расширенные курсы терапии после операции. В нашей клинике мы нацелены на то, чтобы избежать полного удаления груди благодаря современным методам хирургического и химиотерапевтического лечения.
При III стадии рака сначала назначается химиотерапия, а после делается операция по удалению молочной железы с дальнейшим лучевой терапии грудной клетки.
Лечение на IV стадии рассматривается как паллиативное. Главной задачей становится не уничтожение опухоли, а продление жизни больной с поддержанием высокого качества жизни.
Главное при любой степени рака — сразу же обратиться за помощью в клинику к хорошему врачу, а после постановки диагноза точно следовать назначениям врача. Рак — это не приговор, а всего лишь более сложная медицинская задача, для решения которой нужен грамотный подход. Обратившись в нашу клинику, вы получаете современное лечение: как хирургическое, так и химиотерапевтическое. Мы применяем европейские протоколы и зарубежный опыт, что позволяет существенно повысить эффективность лечения по сравнению со статистикой Минздрава.
Химиотерапия при раке молочной железы
Химиотерапия назначается курсами, с перерывами, чтобы дать организму отдохнуть и восстановиться. Назначение тех или иных химиотерапевтических препаратов зависит от:
- стадия и размера опухоли, ее агрессивности, наличию метастазов в органах и лимфатических узлах;
- индивидуальных особенностей больной;
- менструальной функции (репродуктивный или климактерический период);
- реакции организма на лечение ХТ препратами.
Курс химиотерапии проводится с использованием одного препарата, совмещают несколько или назначают последовательно. Чаще всего наши врачи применяют комплексные схемы лечения.
Послеоперационная химиотерапия рака груди
Химиопрепараты помогут уничтожить оставшиеся раковые клетки, предупредив тем самым возможное возникновение рецидива. Это необходимо, потому что раковые клетки могут остаться в кровотоке и лимфотоке, где их можно уничтожить только химиопрепаратами.
После каждого химиотерапевтического курса организму следует предоставить время на восстановления сроком от одной до трех недель. После этого курс проводится снова, учитывая назначенную врачом схему лечения.
Красная химиотерапия рака молочной железы
«Красная» химиотерапия – это неформальное название протоколов с использованием препаратов-антрациклинов (эпирубицин, доксорубицин). Эти растворы отличаются характерным красным цветом.
По аналогии лечение митоксантроном можно назвать «голубым», циклофосфамидом или фторурацилом – «желтым», а таксолом – «белой» химиотерапией.
Применение «красных» протоколов признано наиболее токсичным из всех химиотерапий. Необходимо отметить, что каждый из препаратов «красной» химиотерапии не обладает высокой токсичностью, но их сочетание дает большое количество побочных эффектов:
- потеря аппетита, диспептических явлениях, повреждении слизистой пищеварительного тракта и печени;
- ослабление волосяных луковиц, частичное или полном облысение (рост волос возобновляется после окончания курсов химиотерапии);
- повышение температуры;
- развитие сосудистых воспалительных заболеваний в месте введения препарата, тромбозов, некроза и отечности вен;
- дисфункция кроветворной системы, а именно уменьшение количества тромбоцитов и лейкоцитов.
В период химиотерапии организм пациентки испытывает серьезные нагрузки, поэтому мы рекомендуем на время лечения перейти на щадящий образ жизни. Для вашего удобства мы можем проводить химиотерапию в вечернее и в ночное время.
Большинство химиотерапевтических препаратов выводятся из организма через мочевыводящие пути. Поэтому на почки приходится дополнительная нагрузка. Для того чтобы снизить нагрузку, а также вывести из организма токсические вещества, следует выпивать большое количество чистой воды.
Операция при раке молочной железы
Виды операций при раке груди:
- Лампэктомия — хирургическое удаление опухоли (с частичным удалением молочной железы);
- Квадрантэктомия — удаление квадранта молочной железы, в котором локализовано раковое образование;
- Мастэктомия – удаление молочной железы при раке.
Типы мастэктомии при раке груди
- Модифицированная радикальная мастэктомия — заключается в тотальном удалении молочной железы и подмышечных лимфоузлов;
- Простая мастэктомия — удаление всей молочной железы без удаления лимфатических узлов.
Пациенткам, у которых размер новообразования невелик по отношению к размеру груди, может быть проведена органосохраняющая операция. При этом удаляется опухоль и небольшой объем здоровой ткани, окружающей ее. При этом форма и размер груди остаются почти без изменений.
Метастазы в печень
Вы ищете врача для лечения метастазов в печени или специализированную клинику в Германии, Австрии или Швейцарии? С помощью нашей системы поиска врачей и клиник вы найдете опытных специалистов и центры для диагностики и лечения метастазов в печени.

Специалисты и клиники в Германии, Швейцарии и Австрии
Висцеральная хирургия
Мюнхен
Висцеральная хирургия
Любек
Висцеральная хирургия
Дюссельдорф
Лучевая терапия и радиоонкология
Аарау
Радиационная медицина
Вена
Радиохирургия и прецизионная лучевая терапия
Эрфурт
Висцеральная хирургия
Цюрих
Лучевая терапия и радиоонкология
Берн
Радиационная медицина
Хомбург
Информация о лечении в Германии, Швейцарии и Австрии
Лечение метастазов в печени - шансы на выздоровление и продолжительность жизни
Безусловно, наиболее распространенными злокачественными новообразованиями в печени являются метастазы. Это раковые поражения, образующиеся из отдаленных опухолей.
Чаще всего в печень метастазируют следующие опухоли (в порядке убывания):
- Карцинома легких ( рак легких)
- Рак кишечника (карцинома толстой и прямой кишки)
- Рак поджелубочной железы (карцинома поджелудочной железы)
- Рак груди (карцинома груди)
- Рак пищевода карцинома пищевода)
- Рак желудка
Что такое метастазы в печени и как они развиваются?
Метастазы в печени называются злокачественными вторичными опухолями, поскольку они удалены от первичных опухолей. Опухоли, которые происходят непосредственно из клеток печени, являются первичными опухолями печени, например, рак печени (гепатоцеллюлярная карцинома). Рассеяние опухолевых клеток происходит частично через кровоток (гематогенное рассеяние), частично через лимфатическую систему (лимфогенное рассеяние).
Опухоли органов пищеварения, такие как рак толстой кишки, желудка или поджелудочной железы, в основном распространяются гематогенно (через кровоток) через воротную вену в печень, главный орган, отвечающий за обмен веществ. При постановке диагноза метастазы в печени обычно уже множественные. Количество, внешний вид, размер и положение опухолевых образований имеют решающее значение, прежде всего, для планирования дальнейшего лечения.
Лечение метастазов в печени, как правило, осуществляется только путем полного удаления опухоли.
Лечение опухолей печени обычно проводится междисциплинарной командой специалистов. К ним относятся абдоминальные хирурги (висцеральные хирурги), специализирующиеся на хирургии печени, радиологи , онкологи и патологи.
Злокачественные новообразования печени, как правило, подвергают хирургии печени с полным удалением опухолевой ткани. Зачастую, особенно при метастазах, что связано с запущенной стадией болезни, операция уже не вполне возможна. Но существуют различные терапевтические подходы, которые можно использовать для улучшения качества и продолжительности жизни пациента.
Особенно при метастазах прежде чем проводить хирургическое удаление, следует убедиться, что первичная опухоль, например, рак толстой кишки, вылечена и в организме нет других метастазов.
При метастазах в печени, например, при колоректальном раке (рак толстой кишки), у пациентов, у которых нет других проблем со здоровьем, может быть предпринята попытка хирургического удаления даже большого количества метастазов. Поскольку печень обладает очень быстрой способностью к регенерации, такое удаление опухолевых образований может быть выполнено в несколько этапов в случае сильного поражения органа (стадия резекции).
Если метастазы не могут быть полностью удалены в первую очередь из-за их большого количества или размера, можно восстановить резектабельность (полное удаление опухоли) с помощью химиотерапии или частичного удаления. Химиотерапия, которая проводится перед удалением опухоли, чтобы уменьшить новообразование, сделать его более операбельным, называется «неоадъювантной химиотерапией».
Принципы терапии неоперабельных метастазов в печени
Метастазы, которые не удаляются хирургическим путем, обычно подвергают паллиативной химиотерапии (не лечит). Кроме того, существуют методы термоабляции, такие как радиочастотная абляция (РЧА) , при которой локальное повышение тепла уменьшает новообразования.
При так называемой «трансартериальной химиоэмболизации» (TACE) химиотерапевтическое средство вводится непосредственно в опухолевую ткань через катетерную систему в кровеносных сосудах. Это позволяет получить максимальное прямое действие с минимальными побочными эффектами для окружающих тканей и пациента.
Другим методом лечения, которое непосредственно воздействует на печень через катетер является селективная внутренняя лучевая терапия (SIRT). В этом случае радиоактивные частицы специально вводят в опухолевую ткань, чтобы действовать как можно более локально с наименьшим сопутствующим ущербом.
Современным методом уменьшения метастазов в печени является HIFU-терапия (фокусированный ультразвук высокой интенсивности). При таком методе опухолевые клетки нагреваются так сильно, что они «спекаются» и опухоль сжимается. Этот процесс все еще находится в состоянии развития, но многочисленные исследования показали, что терапия HIFU является успешным вариантом лечения с небольшим количеством побочных эффектов.
Согласно современному уровню знаний, особенно многообещающими являются концепции мультимодальной терапии, в которых хирургия печени, химиотерапия и тепловая терапия используются в сочетании.
Ожидаемая продолжительность жизни – выживаемость с метастазами в печени
Без хирургического удаления средний срок жизни при постановке диагноза зависит от первичной опухоли (источника метастазирования) и составляет около 4–8 месяцев. При полном хирургическом удалении метастазов в печени при раке толстой кишки, статистика показывает, что 5-летняя выживаемость достигается у 45 %, т.е. через 5 лет после операции живы 45 % онкологических больных.
Источники :
- Внутренняя медицина, Герд Герольд и сотрудники, 2014 (Innere Medizin, Gerd Herold und Mitarbeiter, 2014)
- Хирургия, Зиверт/Штайн, 9-е издание, Springer Verlag (Chirurgie, Siewert/Stein, 9. Auflage, Springer Verlag)
МЕТАСТАЗЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ В ЯИЧНИКИ: ВЫЖИВАЕМОСТЬ И ФАКТОРЫ ПРОГНОЗА
Полный текст:
- Аннотация
- Об авторах
- Список литературы
- Cited By
Аннотация
Введение. В 70 % случаев метастатического поражения яичников при раке молочной железы первичная опухоль диагностируется одномоментно с выявлением метастазов, что определяет иной вариант клинического течения заболевания и влияет на выбор тактики диагностики и лечения таких больных.
Материалы и методы. Изучены результаты лечения 30 больных раком молочной железы с метастазами в яичники и 36 больных раком молочной железы без метастатического поражения яичников, составивших основную и контрольную группы соответственно. Обе группы были сопоставимы по основным демографическим и клиническим признакам.
Результаты. При изучении отдаленных показателей доказано, что наличие метастазов в яичниках является достоверным неблагоприятным фактором прогноза общей 3-летней выживаемости больных старше 50 лет, находящихся в менопаузе и получавших комбинированное лечение.
Выводы. Несмотря на высокую чувствительность рака молочной железы к химиотерапии, проведение комбинированного лечения у больных с метастазами в яичники не оказывает существенного влияния на общую выживаемость, а только хирургическое лечение достоверно увеличивает 3и 5-летнюю выживаемость больных (83,3 %). Это может быть обусловлено тем, что включенные в исследование больные, получившие комбинированное лечение, исходно имели метастазы в другие органы (печень, легкие, кости).
Ключевые слова
Об авторах
119991 Москва, ул. Трубецкая, 8, стр. 2
119991 Москва, ул. Трубецкая, 8, стр. 2
115478 Москва, Каширское шоссе, 24
115478 Москва, Каширское шоссе, 24
115478 Москва, Каширское шоссе, 24
Беришвили Александр Ильич.
115478 Москва, Каширское шоссе, 24
Список литературы
1. Давыдов М.И. Злокачественные образования в России и странах СНГ в 2012 году / М.И. Давыдов, Е.М. Аксель. М.: Медицинское информационное агентство, 2012. [Davydov M.I. Malignant tumors in Russia and the CIS countries in 2012 / M.I. Davydov, E.M. Aksel. Moscow: Meditsinskoe informatsionnoe agentstvo, 2012. (In Russ.)].
2. Антошечкина Е.Т. Особенности клиники и факторы прогноза при злокачественных опухолях яичников у женщин молодого возраста. В кн.: Диагностика и лечебная тактика при ранних формах злокачественных опухолей яичников. М., 1984. С. 121–124. [Antoshechkina E.T. Characteristics of clinical manifestations and prognostic factors of ovarian tumors in young women. In: Diagnostics and treatment tactics in early forms of malignant ovarian tumors. Moscow, 1984. P. 121–124. (In Russ.)].
3. Alvarado-Cabrero I., Rodríguez-Gómez A., Castelan-Pedraza J., Valencia-Cedillo R. Metastatic ovarian tumors: a clinicopathologic study of 150 cases. Anal Quant Cytopathol Histpathol 2013 Oct;35(5):241–8. DOI: 10.1109/chicc.2006.4347343. PMID: 24282903.
4. Yada-Hashimoto N., Yamamoto T., Kamiura S. et al. Metastatic ovarian tumors: a review of 64 cases. Gynecol Oncol 2013;89(2):314–7. DOI: 10.1016/s0090–8258(03)00075–1. PMID: 12713997.
5. Sokalska A., Timmerman D., Testa A.C. et al. Diagnostic accuracy of transvaginal ultrasound examination for assigning a specific diagnosis to adnexal masses. Ultrasound Obstet Gynecol 2009 Oct;34(4): 462–70. DOI: 10.1002/uog.6444. PMID: 19685552.
6. Sung-Jong Lee, Jeong-Hoon Bae, A-Won Lee, et al. Clinical Characteristics of Metastatic Tumors to the Ovaries. J Korean Med Sci 2009 Feb;24(1):114–119. DOI: 10.3346/jkms.2009.24.1.114. PMID: 19270823.
7. Kondi-Pafiti A., Kairi-Vasilatou E., Iavazzo C. et al. Metastatic neoplasms of the ovaries: a clinicopathological study of 97 cases. Arch Gynecol Obstet 2011;284(5):1283–8. DOI: 10.1007/s00404-011-1847-4. PMID: 21311903.
8. Guerriero S., Alcazar J. L., Pascual M. A. et al. Preoperative diagnosis of metastatic ovarian cancer is related to origin of primary tumor. Ultrasound Obstet Gynecol 2012 May;39(5):581–6. DOI: 10.1002/uog.10120. PMID: 21998039.
9. Кочоян Т. М. Эндохирургияв диагностике и лечении больных с опухолями органов грудной клетки, брюшной полости и забрюшинного пространства. Дис. … д-ра. мед. наук, 2011.
10. Адамян Л. В., Франченко Н. Д., Алексеева М. Л. Диагностическая значимость определения онкомаркеров – CA 125, CA 19–9 и РЭА в гинекологии. Метод. рекомендации. М., 1994. 56 с.
11. Терновой С. К., Насникова И. Ю., Морозов С. П., Маркина Н. Ю., Алексеева Е. С. Лучевая диагностика злокачественных опухолей яичников. Вестник рентгенологии и радиологии. 2009;4–6:47–57.
12. Ayhan A., Guvenal T., Salman M. C. et al. The role of cytoreductive surgery in nongenital cancers metastatic to the ovaries. Gynecol Oncol 2005 Aug;98(2):235–41. DOI: 10.1016/j.ygyno2005.05.028. PMID: 15982725.
Для цитирования:
Таджибов С.Н., Поликарпова С.Б., Кочоян Т.М., Мехтиева Н.И., Керимов Р.А., Беришвили А.И. МЕТАСТАЗЫ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ В ЯИЧНИКИ: ВЫЖИВАЕМОСТЬ И ФАКТОРЫ ПРОГНОЗА. Опухоли женской репродуктивной системы. 2017;13(2):27-32. https://doi.org/10.17650/1994-4098-2017-13-2-27-32
For citation:
Tadzhibov S.N., Polikarpova S.B., Kochoyan T.M., Mehtieva N.I., Kerimov R.A., Berishvili A.I. METASTASIS OF BREAST CANCER IN THE OVARIES. SURVIVAL AND PROGNOSTIC FACTORS. Tumors of female reproductive system. 2017;13(2):27-32. (In Russ.) https://doi.org/10.17650/1994-4098-2017-13-2-27-32

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Метастазы в легких
В медицинской терминологии метастазами называются вторичные очаги роста (отсевы) злокачественных опухолей. Жизнеспособные раковые клетки, оторвавшись от «материнского» новообразования и проникнув в просвет кровеносного или лимфатического сосуда, перемещаются и оседают в новом месте. Далее они начинают активно делиться, образуя метастатический очаг. Наиболее обширным по площади кровоснабжения внутренним органом считаются легкие, являющиеся одним из самых частых мест метастазирования опухолей. Кроме того, различные виды опухолей имеют тропность (тягу) к развитию метастазов в определенных органах, чаще такими органами служат, помимо легких, головной мозг, печень, кости.
Метастазирующие опухоли
Современная онкология располагает информацией о множестве первичных злокачественных новообразований, способных распространяться, образуя метастазы в легких и других органах. Данный список включает в себя:
- рак почки (16 %);
- рак молочной железы (8,2 %);
- рак толстой (прямая и ободочная) кишки (14,3 %);
- рак легкого (7,4 %);
- саркомы костей (24,1 %).
В ряде случаев первичная опухоль, спровоцировавшая отсев злокачественных клеток, остается неизвестной. Зачастую процесс метастазирования долгое время не дает о себе знать и обнаруживается только при диагностическом обследовании или на самой последней стадии заболевания.
Симптомы метастатического поражения легких
Одним из самых характерных симптомов метастазов в легких является кашель. Сначала он может протекать под маской затянувшегося бронхита, затем переходит в постоянный, сухой, надрывный и мучительный. В мокроте нередко обнаруживаются кровянистые прожилки.
При поражении большой части легочной ткани, сдавливании или закупорке бронхиального просвета происходит накопление злокачественного плеврального выпота (метастатический плеврит). У больного появляется одышка, интенсивность которой зависит от объема патологической жидкости.
Иногда температура тела повышается до субфебрильных отметок (37-38 °C) и держится так на протяжении длительного времени.
Патоморфология метастатических узлов
Метастатические узлы, формирующиеся в легких, по своей плотности являются практически полным отражением первичного злокачественного новообразования. Раковые клетки, доставленные в легочную ткань с током крови или лимфатической жидкости, образуют различные по форме метастазы.
По локализации метастатические узлы бывают одно- и двусторонними, а по количеству — солитарными (одиночные периферические новообразования), единичными (2-3 узла) и множественными (более 3 очагов).
В зависимости от эффективности лечебного воздействия при лечении первичного рака, метастазы в легких подразделяются:
- на чувствительные к лучевой и химиотерапии (отсевы хориокарциномы, остеосаркомы, рака яичника, яичка);
- частично поддающиеся консервативной терапии (вторичные очаги немелкоклеточного рака легкого и молочной железы);
- резистентные к облучению и химиотерапии (отсевы меланомы, рака шейки матки, эндометрия, толстой кишки, рака почки).
Диагностика легочных метастазов
В связи с тем, что метастатические узлы чаще всего локализуются в периферических отделах легких, их выявление представляет собой достаточно сложную задачу. Комплексная диагностика легочных метастазов включает в себя следующие методики:
- Обзорная рентгенография легких в прямой и боковой проекции. Проводится для уточнения локализации и протяженности опухоли, ее взаимодействия с корнем легкого и органами, находящимися в средостении.
- Компьютерная томография органов грудной клетки с внутривенным контрастированием. Методика дает возможность определения состояния легочного корня, уточнения характера метастатического процесса, обнаружения мелких очагов диаметром до 10 мм и пораженных внутригрудных лимфатических узлов.
- МРТ. Магнитно-резонансная томография позволяет получить срезы паренхимы легких для выявления структурных изменений и точной локализации опухоли. Но данный метод мало информативен при поражении легких.
- ПЭТ-КТ (позитронно-эмиссионная томография). Используется для измерения метаболической активности тканей легкого. Позволяет выявлять активные метастатические опухоли в легких и других органах. Является наиболее информативным методом оценки метастатического распространения.
- Фибробронхоскопия. Эта эндоскопическая методика предоставляет возможность оценить состояние внутренней поверхности бронхов и взять биопсийный образец опухоли для постановки максимально точного диагноза.
- Тонкоигольная аспирационная биопсия. Назначается при подозрении на формирование опухоли в периферических отделах легкого. Выполняется под контролем рентгенологической аппаратуры.
- Торакоцентез (плевральная пункция). Проводится при наличии плеврального выпота (если злокачественная опухоль затрагивает плевру).
Лечение метастазов
Еще не так давно при выявлении метастатического процесса в легких проводилась только симптоматическая терапия, призванная облегчить состояние пациента. Однако с внедрением инновационного оборудования и новых, более эффективных лечебно-диагностических методик у онкологов появилось больше возможностей для радикального уничтожения вторичных опухолей.
Лечение метастазов в легких назначается с учетом гистологического типа новообразования, возраста и общего состояния больного, а также наличия у него сопутствующих заболеваний. Для повышения эффективности терапии и снижения риска развития осложнений курящим пациентам настоятельно рекомендуется отказаться от курения.
В настоящее время в клинической практике применяются следующие способы борьбы с метастазами в легких.
Классическое хирургическое лечение метастазов в легких проводится только после резекции первичной опухоли (или при возможности ее полного удаления). Операция выполняется при ограниченном количестве локализованных узлов, их доступности для хирурга, отсутствии отсевов раковых клеток в других органах и абсолютной уверенности в том, что пациент перенесет планируемое лечение.
Вид лечения чаще используемый для реканализации (восстановления проходимости) бронха с просветом, перекрытым опухолью.
Это основной вид лечения при множественных метастазах в легких. При разработке схемы химиотерапевтического лечения учитывается характер и распространенность первичной опухоли.
Назначается как при единичных очагах, так и при множественных (в редких случаях). Возможность применения определяется морфологическим видом первичной опухоли, ее чувствительностью к лучевому воздействию, локализацией и размерами очага.
Применение гормональных препаратов является целесообразным при метастатическом распространении гормонально-позитивного рака. Цель данной методики — воздействие на уровень гормонов, способных стимулировать рост злокачественных опухолей.
На сегодняшний день одним из самых прогрессивных методов неинвазивного воздействия на единичные метастазы в легких является стереотаксическая радиохирургия. При проведении лечения применяется радиохирургический комплекс «Кибер-Нож», подвергающий опухоль высокоточному, высокоинтенсивному облучению.
Использующая сложное программное обеспечение система состоит из специализированного линейного ускорителя, установленного на роботизированный манипулятор. Он способен двигаться в 6 направлениях, что обеспечивает исключительную гибкость, маневренность и точность. Направленное использование пучков фотонного излучения «Кибер-Ножа» может избавить пациента от метастатического очага без длительного облучения и применения хирургических вмешательств.
Диагностика и лечение в «ПЭТ-Технолоджи»
Федеральная сеть центров ядерной медицины «ПЭТ-Технолоджи» имеет огромный опыт проведения ПЭТ-КТ-сканирования и радиохирургических операций с применением системы «Кибер-Нож». У нас можно пройти раннюю диагностику онкозаболеваний и специализированный курс лечения многих первичных опухолей и метастазов. Также для подтверждения или опровержения вызывающего сомнение диагноза «ПЭТ-Технолоджи» предлагает своим пациентам воспользоваться услугой «Второе мнение» и получить экспертное заключение наших онкологов.
Центры «ПЭТ-Технолоджи» действуют в нескольких регионах России. Для получения онлайн-консультации и записи на прием вы можете связаться с нашим оператором по контактному номеру, использовать форму на сайте или заказать обратный звонок.
Стадии рака груди

1. Классификации рака груди
2. Описание стадий от 0 до 4
3. Течение болезни на разных стадиях
4. Прогнозы на разных стадиях
Время чтения – 8 минут
Рак молочной железы — один из видов онкологии, хорошо поддающихся лечению. При условии ранней диагностики и своевременной терапии, прогноз благоприятный. Продолжительность и качество жизни женщины с онкологией груди зависит от стадии заболевания, которую ей диагностировали. Так, при раке in situ и 1 стадии успешность лечения составляет 100%. Из этой статьи вы узнаете как проявляет себя рак груди на 4 стадии и какими методами его лечат.
Классификация рака груди
Стадии рака груди
Стадия рака груди показывает степень распространенности злокачественного процесса. От точности определения стадии зависит протокол лечения. Стадию диагностируют по размеру опухоли и поражению лимфоузлов и органов.
Международная классификация рака TNM характеризует такие критерии рака:
- N — вовлеченность регионарных лимфатических узлов в злокачественный процесс;
- M — наличие/отсутствие метастазов в органах.
Стадия 0 или рак in situ
При 0-й стадии рака груди образование еще не разрослось за пределы очага. На этой стадии шансы на успешное лечение максимально высокие. Однако обнаружить рак на данном этапе достаточно сложно. Только 5% пациенток удается выявить онкологию молочной железы на этой стадии.
Стадия 1
Опухоль разрастается за пределы первичного очага и может быть до 2 см в диаметре. Метастазы в органах отсутствуют.
T1 — образование менее 2 см;
N0 — метастазы в лимфоузлах отсутствуют;
M0 — метастазы в органах отсутствуют.
Стадия 2
Размер новообразования — 2-5 см с метастазами в подмышечные лимфоузлы или без.
T2 — опухоль от 2 до 5 см;
N1 — метастазы в близлежащих лимфоузлах;
M0 или M1 — метастазы в органах отсутствуют или есть 1 метастаз.
Стадия 3
Образование размером от 5 см, которое дало метастазами в близлежащие лиматические узлы и органы (кожа, грудная клетка).
T3 — образование более 5 см;
N2 — метастазы в 4-9 лимфоузлов;
M0 или M1 — метастазы в органах отсутствуют или есть 1 метастаз.
Стадия 4
На четвертой стадии рак груди метастазирует в отдаленные органы — легкие, печень, мозг, кости, надпочечники.
T4 — размер опухоли не имеет значения;
N3 — метастазы в лимфоузлах по обе стороны груди;
M1 — метастазы в органах.
Течение заболевания на разных стадиях
На 0, 1 и 2 стадиях рак груди обычно протекает бессимптомно. В 70% случаев пациентки самостоятельно обнаруживают уплотнение в железе. На 3 стадии могут появиться выделения из соска, нарушение симметрии, симптом лимонной корки, припухлости. Также возможен интоксикационный синдром (потливость, потеря веса, повышенная температура не протяжении длительного времени). Может возникать дискомфорт в подмышечной области на стороне поражения. 4-я стадия рака груди характеризуется нарушением работы органов — печени, почек, легких (отеки, боли).
Лечение рака молочных желез на разных стадиях
Терапия 0 стадии рака груди
При нулевой стадии рака груди проводят лампэктомию – хирургическое вмешательство по удалению опухоли и небольшого количества здоровой ткани вокруг.
После лампэктомии назначается лучевая терапия и гормональная терапия (если опухоль гормонозависимая) для предотвращения развития рака в дальнейшем.
Лечение рака груди на 1 стадии
Хирургия образования с сохранением груди (лампэктомия) или радикальное удаление (мастэктомия).
Облучение назначается для уничтожения клеток рака, которые могли остаться после операции.
Химиотерапия и гормональная терапия могут назначаться в отдельных случаях.
Лечение рака груди на 2 стадии
Лампэктомия или мастэктомия.
Химиотерапия перед операцией и после нее.
Радиотерапия.
Гормональная терапия при гормонозависимом раке.
Лечение рака на 3 стадии
Мастэктомия.
Химиотерапия назначается как перед операцией, так и после.
Радиотерапия.
Терапия гормональными препаратами в случае чувствительности образования.
Лечение рака груди на 4 стадии
Лечение на последней стадии — паллиативное. Оно направлено на продление жизни и улучшение ее качества. Назначаются химиотерапия и гормональная и таргетная терапия. Длительность жизни напрямую зависит от того, поразили ли метастазы жизненно важные органы. Поэтому одним из основных методов терапии на метастатической стадии является хирургия или лучевая терапия метастазов.
Прогнозы на разных стадиях рака груди
Половине пациенток, которые обращаются за лечением, диагностируют 3-ю стадию. Это обусловлено отсутствием симптомов на начальных стадиях процесса. Тактика лечения таких больных зависит от общего состояния, возраста и наличия сопутствующих патологий. При этом в зарубежных клиниках междисциплинарный подход является основой лечения женщин с раком грузи.Прогноз успешности онкотерапии рака молочной железы составляет:
Прогноз выживаемости при 0 и 1 стадиях рака груди — 100%.
Прогноз при 2 стадии — 93%.
Выживаемость на 3 стадии рака молочной железы — 72%.
Выживаемость пациентов с 4 стадией — 22%. Пациенты с этой стадией живут не более 10 лет.
В зарубежных медицинских центрах проводят реконструкцию удаленной груди. Реконструкция может быть одномоментной (т.е. сразу после удаления) или последующей (через некоторое время). Также иностранные клиники предоставляют пациенткам с раком груди такие дополнительные услуги, как: помощь психолога, косметические процедуры, арт-терапию и т.д.
Следует помнить, что даже при неблагоприятном прогнозе в ваших силах сделать жизнь максимально комфортной и качественной. Современные методы лечения рака груди способны существенно продлить жизнь. Оставляйте свою заявку – мы ответим Вам как можно быстрее и поможем с организацией поездки на лечение онкологии молочной железы в зарубежную клинику.
ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ ОККУЛЬТНОГО РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
Полный текст:
- Аннотация
- Об авторе
- Список литературы
- Cited By
Аннотация
Количество пораженных метастазами лимфоузлов (ЛУ) у больных раком молочной железы (РМЖ) является наиболее важным фактором, предсказывающим выживаемость пациентов. В данной статье приведен ретроспективный и проспективный анализ общей выживаемости, частоты отдаленного метастазирования и локального рецидивирования у 35 пациенток с диагнозом оккультного рака молочной железы (ОРМЖ), представленном подмышечными метастазами TxN1-2M0 (1 группа) и 150 пациентками с пальпируемым раком молочной железы (ПРМЖ) T1-3N1-2M0 с поражением подмышечных ЛУ (2 группа), проходившим лечение в Челябинском областном клиническом онкологическом диспансере за период с 1997 по 2012 гг. Целью работы было сравнение отдаленных результатов лечения больных этих групп для оптимизации лечебно-диагностической тактики при ОРМЖ. В результате исследования было установлено, что общая 5-летняя выживаемость, оцененная методом Каплана-Майера, при ОРМЖ в подгруппе с N2 достоверно ниже, чем при ПРМЖ и составила 46,6% и 63,3% соответственно (р=0,02). Частота отдаленного метастазирования за 5-летний срок наблюдения у больных 1 группы составила 66,6%, а у больных 2 группы — 51,6% (р=0,04) в подгруппе с N2. Различия статистически достоверны. Таким образом, мы доказали более худший прогноз у больных I группы, чем у II-ой в подгруппе с N2, что требует более агрессивной лечебной тактики у данной категории пациенток.
Ключевые слова
Об авторе
Список литературы
1. Комаров И.Г., Комов Д.В. Метастазы злокачественной опухоли без выявленного первичного очага. — М.: «Триада-Х», 2002. — С. 37-55.
2. Blanchard D. Retrospective study of women presenting with axillary metastases from occult breast carcinoma / D. Blanchard, D. Farley // World J. Surg. — 2004. — Vol. 28. — P. 535-539.
3. Presentation of axillary lymphadenopathy without detectable breast primary (T0N1b breast cancer): experience at Institut Curie / F. Campana, A. Fourguet, M. Ashby et al. // Radiother Oncol. -1989. — Vol. 15. — P. 321-325.
4. Foroudi F. Occult breast carcinoma presenting as axillary metastases / F. Foroudi, K.W. Tiver // Int. J. Radiat. Oncol. Biol. Phys. — 2000. — Vol. 47. — P. 143-147.
5. Clinical experience with axillary presentation breast cancer / V. Galimberti, G. Bassani, S. Monti et al. // Breast Cancer Res. Treat. — 2004. Vol. 88. — P. 43-47.
6. Hainsworth J. Management of patients with cancer of unknown primary site / J. Hainsworth, F. Greco // Oncology. 2000. Vol. 14. P. 563-579.
7. Clinicopathological characteristics of nonpalpable breast cancer presenting as axillary mass / T. Kyokane, S. Akashi-Tanaka, T. Matsui et al. // Breast Cancer. – 1995. — Vol. 2. — №2. — P. 105-112.
8. Cancer of unknown primary: changing approaches. A multidisciplinary case presentation from the Toan Karnell center of Pennsylvania Hospital / D. Mintzer, M. Warhol, A. Martin et al. // The Oncologist. — 2004. — Vol.
9. — №3. — P. 330-338. 9. Occult primary breast carcinoma presenting as axillary lymphadenopathy / C. Shannon, G. Walsh, F. Sapunar et al. // Breast. 2002. — Vol. 11. — P. 414-418.
10. Prognosis of occult breast carcinoma presenting as isolated axillary nodal metastasis / R. Varadarjan, S. Edge, J. Yu et al. // Oncology. — 2006. — Vol. 71. — P. 456-459. 11. Feasibility of breast preservation in the treatment of occult primary carcinoma presenting with axillary metastases / G. Vlastos, M. T
11. ean, A. Mizza et al. // Ann. Surg. Oncol. — 2001. — Vol. 8. — P. 425-431.
12. Population-based analysis of occult primary breast cancer with axillary lymph node metastasis / G. Walker, G. Smith, G. Perkins et al. // Cancer. 2010. — Vol. 116. — P. 4006-4006.
Для цитирования:
Кукленко Т.В. ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ ОККУЛЬТНОГО РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ. Креативная хирургия и онкология. 2014;(1-2):17-21. https://doi.org/10.24060/2076-3093-2014-0-1-2-17-21
For citation:
Kuklenko T.V. THE LONG-TERM RESULTS OF OCCULT BREAST CARCINOMA TREATMENT. Creative surgery and oncology. 2014;(1-2):17-21. (In Russ.) https://doi.org/10.24060/2076-3093-2014-0-1-2-17-21

Контент доступен под лицензией Creative Commons Attribution 4.0 License.



