Особенности развития ацетонурии в детском организме
Ацетонемический синдром: со СТИМОЛОМ все под контролем!
Сейчас, когда окончилась школьная учеба и детвора с нетерпением ждет летних приключений, многие семьи спешат отправиться в путешествия. Будь то отдых у моря или посещение бабушки, в поездке нужно быть готовым ко всему. Ведь изменяется режим и характер питания: в летний зной сложно не уступить просьбе ребенка, когда ему так хочется утолить жажду вкусной водичкой — сладким газированным напитком, содержащим краситель. В рационе появляются первые овощи и фрукты, нередко обработанные химикатами. Все это может спровоцировать приступ ацетонемической рвоты. Об этом особом синдроме важно помнить провизору, когда к нему обращаются с вопросом, что делать, если у ребенка многократная рвота (родители уверены, что вероятность пищевого отравления можно исключить)? Не стоит впадать в панику! Еще до оказания медицинской помощи можно самостоятельно проверить уровень кетоновых тел в моче при помощи специальных тест-полосок (тем более важно иметь их в аптечке в том случае, если у ребенка уже был приступ ацетонемической рвоты). Этот тест необходим, если у ребенка изо рта пахнет прелыми фруктами. Если он оказался положительным, а в дорожной аптечке припасен СТИМОЛ ® от компании «Биокодекс» (Франция), стоит начать бороться с ацетонемическим синдромом у ребенка еще до приезда врача. Что же это за загадочное патологическое состояние?
При ацетонемическом синдроме у детей развиваются нарушения обмена веществ, в результате которых в организме накапливаются кетоновые тела — токсичные вещества, способные провоцировать боль в животе и рвоту. Они также оказывают наркотическое воздействие на центральную нервную систему, вызывая нарушение сознания вплоть до комы. Беспокойство и возбуждение в начале криза сменяются вялостью, слабостью, сонливостью, в редких случаях возможны судороги. Такое нарушение обмена веществ может быть спровоцировано избытком жирной пищи в рационе, стрессом, инфекционными заболеваниями.
По мнению педиатров, актуальность проблемы ацетонемического синдрома в последнее время значительно возросла. Это обусловлено ухудшающейся экологической обстановкой, стрессом и неправильным питанием. Так, в рационе современных детей зачастую преобладает пища с чрезмерным содержанием жиров и белков, генетически модифицированных организмов, а также небезопасных для здоровья эмульгаторов, красителей и консервантов.
Ацетонемический синдром характеризуется увеличением концентрации мочевой кислоты в крови, повышенной возбудимостью нервной системы, метаболическими нарушениями и, зачастую, кризами. Последние проявляются приступами неукротимой многократной рвоты.
При этом основным источником энергообеспечения клетки является анаэробный путь расщепления глюкозы (без участия кислорода). В этих условиях организм испытывает дефицит энергии. Кроме того, накапливающиеся молочная кислота, другие продукты обмена (кетоновые тела, к которым относится и ацетон) приводят к параличу энергетических процессов.
Лечение первичного ацетонемического синдрома у детей должно быть комплексным и проводится в несколько этапов. Оно направлено на купирование ацетонемического криза, профилактику рецидивов и улучшение качества жизни маленьких пациентов.
Коррекция метаболических нарушений — одна из основных задач на всех этапах лечения ацетонемического синдрома. В течение многих лет отечественные специалисты с этой целью успешно используют СТИМОЛ ® от французской компании «Биокодекс».
В состав этого метаболического препарата входят два компонента — аминокислоты малат и цитруллин, которые активизируют механизм образования энергии на клеточном уровне.
Малат (яблочная кислота) стимулирует расщепление глюкозы с участием кислорода (цикл Кребса), снижает уровень молочной кислоты в крови и тканях, предупреждает развитие ацидоза, способствует синтезу АТФ и выступает основным поставщиком энергии для обеспечения метаболических процессов.
Цитруллин — это одна из аминокислот, являющихся промежуточным продуктом цикла биосинтеза мочевины. Цитруллин активирует образование и выведение аммиачных соединений из организма, играет большую роль в дезинтоксикационной функции печени.
Такой состав СТИМОЛА обуславливает широкий спектр его влияния на метаболические процессы, нарушение которых в детском организме происходит при ацетонемическом синдроме и ацетонемическом кризе.
СТИМОЛ® выпускается в форме раствора в пакетиках для перорального применения. Содержимое следует развести в 100 мл воды или подслащенного напитка и давать ребенку дробно, небольшими порциями (по 5–10 мл) на протяжении 2–3 ч, тем самым предупреждая развитие рвотного рефлекса.
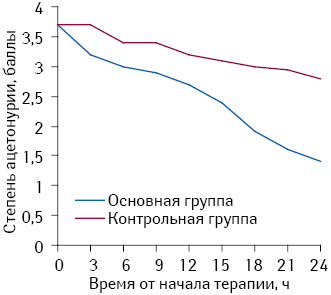
Благодаря двойному механизму действия применение СТИМОЛА в комплексном лечении детей с ацетонемическим синдромом повышает эффективность терапии за счет гармонизации метаболических процессов, снижает степень тяжести ацетонемического криза и частоту повторных рецидивов (Бережной В.В., Курило Л.В., 2009). Как свидетельствуют результаты исследования с участием 37 детей, применение СТИМОЛА позволяет уменьшить выраженность кетонурии (важный маркер метаболических нарушений при ацетонемическом синдроме) у 75% больных уже через 3 ч с момента начала терапии (Дука Е.Д., Ярошевская Т.В. и соавт., 2010) (рисунок). Также была отмечена его хорошая переносимость.
Родителям на заметку!
Во время ацетонемического криза важно помнить о необходимости восстановления водно-электролитного баланса. Для этого каждые 10–15 мин ребенка следует поить негазированной щелочной минеральной водой, растворами для пероральной регидратации. Если рвота не позволяет полноценно восполнить дефицит жидкости — рекомендовано внутривенное введение специальных растворов в условиях стационара.
В период восстановления отмечаются повышение активности ребенка, восстановление аппетита, нормализация цвета кожи, возникновение положительных эмоций. В это время рекомендуется осторожное расширение диеты: необходимо, чтобы ребенок употреблял достаточное количество жидкости, он должен есть небольшими порциями не меньше 5–6 раз в день. Разрешаются сухари (желательно домашнего приготовления), галетное печенье, печеные яблоки, затем — картофельное пюре, каши, нежирные овощные супы. Ограничивают потребление мясных бульонов, копченых колбас, сдобы, черного чая, кофе, сладких газированных напитков и т.д.
СТИМОЛ ® актуален не только во время купирования ацетонемического криза у детей, но и в межприступный период, поскольку помогает нормализовать обмен веществ и устраняет проявления астении. Вот почему этот препарат целесообразно не только иметь в домашней аптечке, но и захватить с собой в путешествие. А благодаря удобной форме выпуска СТИМОЛ ® не обременит вас в поездке!
Детская болезнь под названием «ацетон»
Врачи-педиатры в последние годы все чаще сталкиваются с жалобами мам на запах ацетона у детей. Нередко к запаху присоединяются и другая симптоматика – рвота и температура.
Что делать в таких случаях и не опасно ли подобное состояние?
Помощь ребенку при запахе ацетона изо рта
Сначала сделайте малышу сладкий теплый чай.
А для определения ацетона существуют специальные тест-полоски, которые продаются в обычной аптеке. Такую тест-систему лучше иметь всегда, если дома есть ребенок.
Следует прочесть инструкцию к системе и сделать тестирование. В зависимости от полученных результатов предпринимается комплекс мер.
Изучите достоверную информацию по ацетономическому синдрому. Именно так врачи называют это состояние.
Почему у детей бывает запах ацетона изо рта?
Внимание! Запах, напоминающий ацетон – это не заболевание и не сахарный диабет, как думают многие. Это признак того, что у ребенка истощены запасы гликогена. Гликоген необходим для производства энергии, его дефицит происходит при нарушенном обмене веществ и именно тогда, когда гликогена в организме малыша мало.
Особенности организма ребенка по сравнению с взрослыми людьми:
- Гликогена, который содержится в печени и мышечной ткани намного меньше – от 45 до 70 грамм. У взрослого около 650 гр.
- Обмен веществ у детей проходит в более интенсивном режиме.
- Часто колеблется уровень глюкозы (сахара) в крови.
- Ферменты поджелудочной железы менее активны.
Запах ацетона. Причины появления. Ацетонемический синдром и кетоновые тела
В некоторых случаях у ребенка появляется высокая потребность в получении дополнительной энергии. Например, при перевозбуждении, переутомлении, после перенесенной болезни, голоде и прочее. Организм берет энергию из глюкозы в крови, но этого хватает на непродолжительный период времени (всего несколько минут).
Чтобы восполнить дефицит энергии приходится задействовать другой источник – гликоген (находится в печени и мышцах). Его хватает на несколько часов, но и этого все равно мало.
Тогда расходуются жиры. Но для превращения в энергию жирам (липидам) сначала нужно пройти определенные стадии с образованием промежуточных веществ. Специалисты называют эти вещества кетоновыми телами.
При малом количестве кетоновых тел организм в состоянии их быстро утилизировать, а когда их слишком много они начинают выводиться через почки, кишечник и легкие. Отсюда и специфический запах.
Когда нужно вызвать скорую помощь?
Нужно срочно обратиться к врачу в случае:
- длительного плача (без слез);
- сухого языка у ребенка;
- отсутствия мочеиспускания в течение шести больше часов;
- отказа от питья.
Не нужно самостоятельно пытаться стабилизировать состояние ребенка и использовать сомнительные методы! Здесь нужна только квалифицированная помощь.
Для остальных, не тяжелых состояний, существует ряд несложных мер, которые должны изучить мама и папа.
Почему у ребенка при ацетоне появляется рвота?
Мам больше всего пугает рвота у детей. Позывы на рвоту и потеря аппетита появляется из-за избытка кетоновых тел, которые:
1. Действуют непосредственно на рвотный центр в головном мозге.
2. Подавляют центр голода.
3. Оказывают раздражение на слизистые оболочки желудочно-кишечного тракта, так как проходят через кишечник. Из-за этого у ребенка может быть не просто тошнота и рвота, но и болеть живот.
Выводы. Ацетон у детей – это не патология (то есть болезнь), а специфическая реакция организма на дефицит глюкозы в крови. Ацетон появляется при расщеплении жиров в организме с образованием кетоновых тел в таком количестве, которое организму сложно вывести. Родители обязаны знать, как помочь малышу в таких случаях.
В случае если Вы обнаружили похожие симптомы, всё же лучше сразу записаться на приём к педиатру. по тел. (843) 222-52-38
Ацетон у детей: причины, опасность, профилактика и лечение

Родителей пугает само упоминание о ацетоне, конечно, если они видели его в действии. Это невыносимо, когда малыш на глазах слабеет, а тестовые полоски окрашиваются в ужасный почти фиолетовый цвет. Почему возникают проблемы, что делать в критической ситуации и, главное, как предотвратить следующий кризис, рассказывает специалист.
ОСНОВНЫЕ ПРИЗНАКИ
Среди пациентов распространенный термин «повышение ацетона», что в медицине звучит как ацетонемический синдром (АС), а также синдром ацетонемичной рвоты, ацетонурия, кетонемия. Основные проявления этого состояния — слабость, вялость, боль в животе, тошнота и рвота. Может ощущаться также специфический запах изо рта. Проявления обусловлены не только самым ацетоном, но и другими его «близкими родственниками» — кетоновыми телами. Кстати, в крови здорового человека они содержатся в мизерных количествах, а в моче вообще отсутствуют.
ОСОБЕННОСТИ ОРГАНИЗМА
Больше всего подвержены ацетонемическому синдрому дошкольники. Причина: особенности обмена веществ. Поэтому ацетонемический синдром чаще не отдельная болезнь, а лишь реакция организма на стрессовые факторы. У малышей повышение кетонов может провоцировать инфекционные заболевания, лихорадку, стрессы и даже нарушения питания. После 10-12 лет АС обычно возникает реже и даже исчезает совсем. Но к каждому эпизоду АС нужно относиться внимательно, ведь он может быть проявлением сахарного диабета, врожденных метаболических нарушений, острых хирургических состояний (аппендицита или кишечной непроходимости) и кишечных инфекций.
ОПАСНЫЕ ОСЛОЖНЕНИЯ
Если малыш нормально пьет, а его общее состояние особо не нарушено, есть все шансы справиться с АС дома. В случае невозможности напоить ребенка, при частой или неустанной рвоте, чрезмерной слабости нужна скорая помощь, или госпитализация. Иначе есть риск увеличения интоксикации, обезвоживания, что негативно скажется на работе сердца, может вызвать воспаление пищевода и даже привести к его эрозии, развитию панкреатита.
ПРИНЦИПЫ ЛЕЧЕНИЯ
Соблюдать питьевой режим. Кетоновые тела водорастворимые, поэтому малышу 3-6 лет понадобится соответственно 1,5-2 литра жидкости в сутки. Поить стоит порциями по 5-10 мл каждые 10-15 минут с ложки, глоточками из чашки или дозировочным шприцем. Подойдет кипяченая вода, компот, некрепкий сладкий чай с лимоном, щелочные негазированные воды — «Боржоми», «Поляна Квасова», «Лужанская», растворы для оральной регидратации (объем — не менее половины от всей выпитой жидкости). Если ребенок имеет склонность к гипогликемии (снижение сахара в крови), то дополнительно можно поить 5-процентным раствором глюкозы, в других случаях достаточно растворов для регидратации.
Давать сорбенты. Применение энтеросорбентов уменьшает проявления интоксикации и является безопасным и эффективным при первых признаках АС. Другие препараты назначает врач индивидуально.
Правильно кормить. В первые дни предлагайте малышу маленькими порциями разваренные каши (овсяную, гречневую, рисовую) на воде, картофельное пюре, песни овощные супы, запеченные яблоки, галетное печенье или домашние сухари. Молочные и мясные продукты, свежие фрукты и овощи следует исключить.
МЕНЮ ПОСЛЕ КРИЗИСА
Со второго- третьего дня улучшить состояние можно добавляя небольшие порции отварного филе курицы, немного бананов или фруктового пюре, постепенно расширяйте рацион за счет разрешенных продуктов. Если у ребенка, кроме рвоты, была и диарея, то это свидетельствует о кишечной инфекции. В этом случае от молочного и кисломолочного стоит отказаться минимум на 1-2 недели. Режим интенсивного питья можно уменьшать не ранее чем через сутки после устойчивого отсутствия ацетона в моче.
ФАКТОРЫ ПРЕДУПРЕЖДЕНИЯ
Здоровый образ жизни. В большинстве случаев достаточно простых действий — вовремя вкладывать ребенка спать, не перегружать, не допускать перевозбуждения, достаточно гулять на свежем воздухе. Конечно, только к лучшему будет уменьшение времени для игр на планшете и телефоне, и просмотра телевизора.
Сахарный диабет у ребенка
Содержание статьи
- Виды диабета
- Откуда берется заболевание у детей?
- Порядок развития патологии
- Симптомы и первые признаки
- Диагностика сахарного диабета
- Лечение заболевания
- Прогноз лечения
- Профилактика заболевания
Сахарный диабет у детей и подростков широко распространен. Патология характеризуется постоянно высоким уровнем глюкозы в крови. Заболевание сопровождается похуданием при хорошем аппетите, сильной жаждой и обильным мочеотделением.
При отсутствии адекватного лечения болезнь быстро прогрессирует по причине активного роста и повышенного обмена веществ у детей.
Виды диабета
- 1 тип – инсулинозависимый.
- 2 тип – инсулинонезависимый.
Первый тип наиболее часто встречается у детей. Заболевание характеризуется очень низким уровнем инсулина, ребенку необходимо постоянное наблюдение.
При диабете 1 типа в организме недостаточно вырабатывается инсулин, необходимо постоянно контролировать его уровень и вводить дополнительно при необходимости. Причина неизвестна, заболевание нельзя предотвратить. Симптоматика проявляется в жажде, постоянном чувстве голода, чрезмерном мочеиспускании, усталости, снижении остроты зрения и потере веса. Симптомы могут возникнуть внезапно.
Диабет 2-го типа раньше наблюдался только у взрослых, теперь появляется и у детей. Патология является следствием неэффективного усвоения инсулина организмом. Развивается на фоне гиподинамии и лишнего веса. Симптомы менее выражены, чем при 1-м типе. Источник:
А.Б. Ресненко
Сахарный диабет 2-го типа у детей и подростков: от патогенеза к лечению // Педиатрическая фармакология, 2011, т.8, №4, с.125-129
Таблица сравнения типов СД
Признаки и симптомы
Суть протекания обменных процессов
Снижена выработка инсулина
В 90-95 % случаев
Дети и подростки
Люди старше 40 лет
Выработка инсулина организмом
Поражены β-клетки, выработка прекращена
Инсулин вырабатывается, но клетки не используют его для проведения сахара
Введение инсулина, диета
Диета, увеличение физической активности, прием таблеток для снижения сахара
Откуда берется заболевание у детей?
Каждый тип диабета имеет свои причины. Существуют факторы риска, которые провоцируют болезнь:
- мать или оба родители диабетики;
- вирусы;
- большой вес при рождении (больше 4,5 кг);
- ожирение;
- наличие диатезов;
- частые простуды;
- ослабленный иммунитет;
- нарушение обмена веществ.
 Многих волнует, передается ли заболевание. Главной причиной возникновения сахарного диабета 1 типа у детей является наследственность. Это подтверждает большое количество семейных случаев, когда болезнь возникает у ребенка при наличии патологии у родителей, бабушек, дедушек.
Многих волнует, передается ли заболевание. Главной причиной возникновения сахарного диабета 1 типа у детей является наследственность. Это подтверждает большое количество семейных случаев, когда болезнь возникает у ребенка при наличии патологии у родителей, бабушек, дедушек.
Инициирует аутоиммунный процесс внешний фактор – вирусы. К хроническому инсулиту и инсулиновой недостаточности приводит воздействие вируса ECHO, Коксаки В, герпеса, краснухи, Эпштейна-Барр. Заболевание может вызвать энтеровирус, ротавирус, корь и другие. Источник:
П.Ф. Литвицкий, Л.Д. Мальцева
Расстройства углеводного обмена у детей: сахарный диабет // Вопросы современной педиатрии, 2017, т.16, №6, с.468-480
У детей с генетической предрасположенностью болезнь может запустить интоксикация, искусственное вскармливание, однообразное углеводистое питание, а также стрессы и перенесенные операции.
Диабет 2-го типа у детей развивается на фоне нарушения функции поджелудочной железы – когда b-клетки не вырабатывают и не выделяют инсулин. В результате чувствительность рецепторов снижается.
Порядок развития патологии
Инсулин – гормон, вырабатываемый поджелудочной железой, которая у ребенка маленькая. К 10-летнему возрасту железа весит 50 грамм и длина ее 12 см. Основная функция – выработка инсулина. Железа должна справляться с задачей уже к 5 годам.
Наибольший риск заболевания сахарным диабетом наблюдается в возрасте с 5 до 11 лет. В это время обмен веществ быстрый, хорошо усваивается сахар. Ежедневно ребенку необходимо 10 грамм углеводов. Обмен контролируется не до конца сформированной нервной системой, могут происходить сбои.
 В группу риска входят подростки в период полового созревания, недоношенные младенцы и дети, которые испытывают большие нагрузки.
В группу риска входят подростки в период полового созревания, недоношенные младенцы и дети, которые испытывают большие нагрузки.
Особенности протекания болезни зависят от возраста, в котором проявились патология. У малышей диабет протекает тяжело, приводит к осложнениям. Родители должны понимать, что при сахарном диабете у детей требуется уход и пожизненное лечение.
Симптомы и первые признаки
Болезнь у ребенка может развиться в любом возрасте. Существует два пиковых периода – 5-8 лет и половое созревание, когда усиленный рост и обмен веществ.
Заболевание первого типа проявляется остро. Признаками сахарного диабета 1-го типа у детей являются: резкая слабость и головокружение при голоде и насыщении. От проявления первых симптомов до диабетической комы может пройти от 1 до 3 месяцев. Источник:
ISPAD Clinical Practice Consensus Guidelines 2009 Compendium. Pediatric Diabetes. 2009; 10 (Suppl. 12): 210
Первые признаки развития сахарного диабета у детей:
- усиленное мочеиспускание (свыше 2 литров в день);
- жажда и сухость во рту;
- повышенный аппетит при резком снижении массы тела;
- тяжелое протекание инфекционных заболеваний;
- быстрая утомляемость без нагрузок;
- рассеянное внимание;
- повышенное содержание глюкозы крови (превышает 120 мг) в анализе;
- быстрое снижение остроты зрения;
- тошнота и рвота.
Родители могут заметить, что моча стала липкой, на нижнем белье остаются словно накрахмаленные пятна. Может наблюдаться сухость слизистых и эпидермиса – шелушение кожи на подошвах, ладонях. Среди симптомов сахарного диабета у детей раздражение в уголках рта («заеды»), стоматит. Появляются гнойнички, фурункулы, опрелости. У девочек развитие заболевания сопровождается вульвитами, у мальчиков – баланопоститами. Если заболевание впервые проявляется в период полового созревания девушки, это может спровоцировать нарушение менструального цикла.
У малышей сложно выявить симптоматику, поэтому обращают внимание на сопутствующие проявления. Для маленьких детей характерен ночной энурез, зуд, беспокойство, проблемы с пищеварением. При заболевании грудной ребенок жадно пьет молоко и воду. По причине сладкой липкой мочи пеленки жесткие. Такие признаки указывают на среднетяжелую и тяжелую форму развития патологии. При легкой форме заболевание диагностируют по анализу крови и мочи.
Диагностика сахарного диабета
Первым, кто выявляет симптомы заболевания, является педиатр, который наблюдает ребенка. Врач обращает внимание на классические признаки: повышенное мочеиспускание, ощущение жажды, голода и похудение.
Во время осмотра доктор может заметить диабетический румянец, пониженный тургор кожи и малиновый язык. При обнаружении симптомов сахарного диабета, педиатр передает пациента для лечения и наблюдения эндокринологу.
Для постановки точного диагноза ребенка направляют на лабораторное исследование. Необходимо сдать анализ крови на уровень сахара, применяют суточный мониторинг. Также проверяют инсулин, проинсулин, толерантность в глюкозе, уровень гликозилированного гемоглобина, КОС крови.
Таблица результатов анализа крови
Глюкоза капиллярной крови (ммоль/л)